Artritis psoriatica (PsA) is een type inflammatoire artritis dat zich ontwikkelt bij mensen met psoriasis. PsA zal veel gewrichten aantasten, inclusief de knieën.
Psoriasis is een chronische, auto-immuun huidaandoening die ervoor zorgt dat huidcellen zich ophopen en plaques vormen - droge, jeukende plekken op de huid. Zowel PsA als psoriasis - samen psoriatische ziekte genoemd - zijn chronische, langdurige ziekten, wat betekent dat u ze de rest van uw leven zult hebben.
Er zijn geen onderzoeken naar de frequentie van PsA in de knieën. Symptomen van beide aandoeningen zullen steeds erger worden voor mensen die niet effectief worden behandeld. Een vroege diagnose is essentieel om gewrichtsschade tot een minimum te beperken. Gelukkig kunnen verschillende behandelingen psoriatische aandoeningen vertragen. Lees meer over symptomen, oorzaken, diagnose en behandeling.
Science Photo Library / Getty Images
Symptomen
PsA presenteert niet voor iedereen hetzelfde. Zelfs de belangrijkste symptomen, zoals stijfheid en zwelling, kunnen mensen anders treffen.
Sommige mensen met PsA in de knie hebben bijvoorbeeld mogelijk slechts milde symptomen in één knie, terwijl andere mensen ernstige symptomen aan beide knieën hebben. Toch kan iemand anders hevige pijn hebben die zijn vermogen om te lopen beïnvloedt.
De meeste mensen met PsA - of PsA nu hun knieën aantast of niet - zullen pijn, huidsymptomen en systemische (hele lichaams) symptomen ervaren.
Pijn
Het is moeilijk te voorspellen hoeveel pijn iemand met PsA zal ervaren of hoe PsA-pijn iemands leven zal beïnvloeden. Bij sommigen vordert de aandoening snel en veroorzaakt ze ernstigere symptomen, waaronder pijn. Bij andere mensen kunnen veranderingen in een langzamer tempo optreden of ze ervaren slechts een mild ziekteverloop met weinig pijn, zwelling en stijfheid.
PsA-pijn in de knie begint langzaam of kan plotseling optreden. U kunt stijfheid en pijn opmerken als u 's ochtends wakker wordt of na een lange periode inactief te zijn geweest.
U kunt pijn hebben tijdens het beklimmen van trappen, proberen te staan of knielen om iets op te rapen. U kunt pijn doen door activiteit of door helemaal niets te doen. Naast pijn kan een aangedane knie warm aanvoelen en rood zijn.
Bijkomende symptomen die verband houden met PsA-kniepijn zijn:
Stijfheid en gevoeligheid: PsA veroorzaakt stijfheid en gevoeligheid in een aangedane knie. Het kan ook zwelling veroorzaken doordat er zich een ontsteking rond het gewricht ophoopt of door botsporen - stukjes bot die ontstaan aan de randen van botten waar het kraakbeen is uitgeput.
Verminderd bewegingsbereik: schade aan botten en kraakbeen in uw knie kan het moeilijker maken voor de kniegewrichten om soepel te bewegen. Het kan pijnlijk zijn om de knie te buigen of te buigen. Misschien heb je een wandelstok of rollator nodig om je evenwicht te bewaren en veilig te bewegen.
Knikken en knappen van de knie: Net als andere soorten artritis, waaronder reumatoïde (RA) en osteoartritis (OA), kan PsA kraakbeenschade veroorzaken. Kraakbeenschade maakt het moeilijker om uw knie te buigen of recht te trekken. U kunt ook een knarsend gevoel of een krakend of knallend geluid opmerken - een symptoom dat artsen crepitus noemen.
Knikken en vergrendelen: Knikken en vergrendelen van de knie zijn tekenen van gewrichtsinstabiliteit en -beschadiging Beide kunnen het risico op vallen vergroten. Knikken of vergrendelen van de knie kan invloed hebben op u als u opstaat vanuit een zittende positie of wanneer u probeert uw knieën te buigen. U kunt ook pijn voelen aan de voorkant van de knie.
Schade die verband houdt met knikken en vergrendelen wordt aangetroffen in zowel pees als kraakbeen. Peesbeschadiging wordt enthesitis genoemd. De pezen zijn de plaatsen waar spieren samenkomen met het bot Kraakbeen heeft vele functies, waaronder het bedekken van gewrichtsoppervlakken zodat botten soepel over elkaar glijden.
Vroegtijdige diagnose en behandeling kunnen pijn en andere PsA-symptomen verlichten en ook gewrichtsschade vertragen. Het is belangrijk om uw arts te vertellen over verergering van PsA-symptomen, ernstige kniepijn en als uw medicijnen niet lijken te helpen.
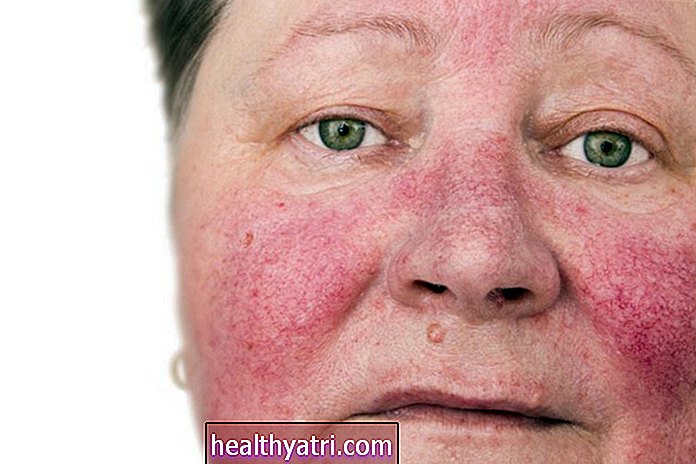
Huidsymptomen
Huidsymptomen van PsA zullen verschijnen als psoriasisvlekken op de huid van zilverachtige of grijze plaques op de knieën. Deze vlekken kunnen ook voorkomen op de hoofdhuid, ellebogen en onderrug. Plaques kunnen pijnlijk zijn en ze kunnen jeuken en verbranden. Als u eraan krabt, loopt u mogelijk risico op een huidinfectie.
Mogelijk hebt u kleine, ronde vlekjes, papels genaamd, op uw knieën, armen, benen of romp. Huidsymptomen van PsA kunnen komen en gaan. Ze kunnen worden veroorzaakt door stress, een blessure of een infectie.
Maar niet iedereen met psoriasis zal PsA hebben en niet iedereen met PsA zal huidklachten hebben. Volgens de National Psoriasis Foundation heeft zelfs slechts 30% van de mensen met psoriasis PsA.
Systemische symptomen
PsA is een systemische ziekte, wat betekent dat het ontstekingen veroorzaakt die meer dan alleen de gewrichten en de huid aantasten.
Systemische symptomen van PsA zijn onder meer:
- Ontsteking van de wervelkolom
- Pees- en ligamentpijn
- Spierpijn en zwakte
- Uveïtis: oogontsteking
- Chronische vermoeidheid
- Depressie
- Spijsverteringssymptomen: inclusief buikpijn, opgeblazen gevoel, obstipatie en diarree
- Psoriasis op de hoofdhuid: vlekken die op roos lijken en op de hoofdhuid verschijnen - deze plekken kunnen rood, jeuken en pijnlijk zijn
- Nagelpsoriasis: nagels ontpit, misvormd of verkleurd
- Orgaanschade door ontsteking aan het hart, de longen of de nieren
Oorzaken
PsA ontstaat wanneer het immuunsysteem van het lichaam ten onrechte gezonde cellen en weefsels aanvalt. Met PsA valt het immuunsysteem de gewrichten aan.
Bij mensen met psoriasis leidt een defecte reactie van het immuunsysteem ertoe dat huidcellen te snel groeien en vervolgens op elkaar stapelen om plaques te vormen. Zowel gewrichts- als huidsymptomen beginnen als gevolg van een chronische ontstekingsreactie.
Er zijn geen bevestigde oorzaken voor PsA, maar onderzoekers denken dat genetische en omgevingsfactoren kunnen leiden tot een defecte reactie van het immuunsysteem. Mensen met naaste familieleden met PsA hebben ook meer kans op de aandoening.
Een rapport uit 2017 in het tijdschriftHuidige reumatologieIn rapporten worden andere factoren besproken die kunnen bijdragen aan de ontwikkeling van PsA. Deze omvatten:
- Ernstige psoriasis hebben
- Nagelziekte
- Zwaarlijvigheid
- Traumatische verwondingen
- Roken
- Overconsumptie van alcohol
- Chronische stress
- Infectie
Iedereen van elke leeftijd kan PsA ontwikkelen, en volgens de National Psoriasis Foundation worden de meeste mensen met PsA gediagnosticeerd ongeveer 10 jaar nadat ze symptomen van psoriasis beginnen te krijgen.
Diagnose
Een diagnose van artritis psoriatica kan worden gesteld door lichamelijk onderzoek, laboratoriumtesten en beeldvorming.
Fysiek onderzoek
Tijdens een lichamelijk onderzoek voor PsA zal uw arts uw gewrichten nauwkeurig onderzoeken op zwelling en gevoeligheid. Ze zullen ook uw huid controleren op tekenen van PsA-uitslag en psoriasishuidplaques. Uw arts kan ook uw vingernagels onderzoeken om putjes, verkleuring en andere nagelafwijkingen te zoeken.
Voor knieklachten zal uw arts de knie onderzoeken op zwelling, stijfheid en gevoeligheid van de gewrichten. Uw bewegingsbereik wordt ook gecontroleerd en uw arts zal willen zien hoe u loopt en hoe u uw knieën buigt.
Labotests
Laboratoriumtests voor PsA kunnen HLA-B27, bezinkingssnelheid van erytrocyten (ESR), C-reactief proteïne (CRP) en reumafactor (RF) bloedonderzoek omvatten, evenals testen van gewrichtsvloeistof.
- HLA-B27: Een HLA-B27-bloedtest kan helpen bij het diagnosticeren van mensen met een familiegeschiedenis van psoriatische aandoeningen
- Sedimentatiesnelheid van erytrocyten en C-reactief proteïne: ESR en CRP zijn ontstekingsbevorderende proteïnen. Het zijn tekenen van verhoogde ontstekingsniveaus in uw hele lichaam.
- Reumafactor: RF is een antilichaam dat aanwezig is bij mensen met RA, maar het wordt niet aangetroffen bij mensen met PsA. Het doel van het testen is om onderscheid te maken tussen de twee aandoeningen en een juiste diagnose te stellen.Uw arts kan ook om een anticyclisch gecitrullineerd peptide (anti-CCP) vragen om RA uit te sluiten. Het is een eiwit dat bij de meeste mensen met RA aanwezig is.
- Gewrichtsvloeistoftest: met behulp van een naald zal uw arts een klein vloeistofmonster uit een of meer gewrichten nemen om te laten testen. Dit wordt vaak gedaan bij een ontstoken knie.
In beeld brengen
Uw arts kan beeldvormende hulpmiddelen gebruiken om te helpen bij het diagnosticeren van PsA of het vinden van de oorzaak van knieklachten. Ze zullen röntgenfoto's gebruiken. magnetische resonantiebeeldvorming (MRI) en echografie om de knieën, andere gewrichten, botten, ligamenten en pezen te controleren op ontsteking en beschadiging.
Behandeling
Behandelingsdoelen voor PsA zijn het beheersen van ziekteprogressie en het verlichten van symptomen en pijn. De behandeling kan medicijnen omvatten om pijn te beheersen en de effecten van PsA te verminderen, waaronder disease modifying anti-reumatic drugs (DMARD's), biologische geneesmiddelen, immunosuppressiva, complementaire therapieën zoals fysiotherapie en als laatste redmiddel chirurgie.
Pijnbeheersing
Volgens de Cleveland Clinic kan artritis kniepijn worden behandeld met niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's), waaronder ibuprofen en naproxen. Corticosteroïd-injecties kunnen worden gebruikt om aanhoudende ontsteking in een enkel gewricht te behandelen, inclusief een chronisch ontstoken knie.
Topische pijnstillers kunnen nuttig zijn voor het verdoven van pijn in aangetaste gewrichten, inclusief de knieën. Echter, volgens de Arthritis Foundation moeten mensen met PsA deze producten met de nodige voorzichtigheid gebruiken, zij suggereren dat als een product je huid irriteert, je ermee stopt. Gebruik deze producten ook niet op een ontstoken huid of open schubben.
Ziektemodificerende antireumatische geneesmiddelen
DMARD's kunnen de ziekteprogressie bij PsA vertragen en de kans op gewrichts- en weefselschade verminderen. De meest voorkomende DMARD's zijn methotrexaat en sulfasalazine.
Hoewel deze medicijnen effectief kunnen zijn voor de behandeling van PsA, kan langdurig gebruik leiden tot ernstige bijwerkingen, waaronder een verhoogd risico op ernstige infectie, leverschade en beenmergproblemen.
Biologics Drugs
Biologics zijn een nieuwer type DMARD. Deze medicijnen zijn gericht op de delen van uw immuunsysteem die ontstekingen veroorzaken. Veel voorkomende biologische geneesmiddelen zijn Humira (adalimumab), Orencia (abatacept) en Cosentyx (secukinumab). Een belangrijke bijwerking van biologische geneesmiddelen is dat ze uw risico op infectie aanzienlijk kunnen verhogen.
Immunosuppressieve geneesmiddelen
Immunosuppressiva kunnen een overactief immuunsysteem kalmeren, dat bij mensen met PsA meestal niet onder controle is. Voorbeelden van immunosuppressiva zijn azathioprine en cyclosporine. Omdat deze medicijnen uw immuunsysteem onderdrukken, kunnen ze uw kwetsbaarheid voor infecties vergroten.
Fysiotherapie
Uw arts kan fysiotherapie (PT) aanbevelen om kniepijn te verlichten en u te helpen beter te bewegen en te functioneren. Een fysiotherapeut kan een plan voor u opstellen om uw bewegingsbereik en flexibiliteit te verbeteren en de beenspieren te versterken.
Chirurgie
Als uw knie ernstig is beschadigd door PsA, kan uw arts een gewrichtsvervangende operatie aanbevelen. Knievervangende operatie omvat het vervangen van een kniegewricht door een kunstmatig door de mens gemaakt gewricht, een prothese genoemd.
Omgaan
Uw arts kan manieren aanbevelen om u te helpen omgaan met PsA en kniesymptomen van PsA. Veranderingen in uw levensstijl, het gebruik van hulpmiddelen en andere huismiddeltjes kunnen u helpen om beter om te gaan met pijn en ontstekingen.
Veranderingen in levensstijl
Veranderingen in uw levensstijl kunnen uw knieën beschermen en de effecten van PsA verminderen. Deze kunnen zijn:
- Het minimaliseren van activiteiten die de symptomen verergeren, zoals vaak trappen op en af gaan
- Overschakelen van intensieve training naar activiteiten met weinig impact om de belasting van uw kniegewricht te verminderen, bijvoorbeeld joggen uitschakelen voor stevig wandelen of zwemmen
- Afvallen om stress op je knieën te verminderen, wat ook leidt tot minder pijn en betere mobiliteit
Ondersteunende apparatuur
Een wandelstok, een rollator, een beugel of kniehuls of comfortabelere schoenen kunnen pijn verminderen en het gemakkelijker maken om te bewegen.
- Een stok of rollator kan nuttig zijn omdat u ze gebruikt om gewicht van uw knie te verplaatsen, wat uw pijn kan verminderen.
- Een brace of kniehuls kan het gewricht op zijn plaats houden, wat minder pijn betekent.
- Comfortabele schoenen of schoeninzetstukken kunnen de impact en spanning op het kniegewricht verminderen.
Huismiddeltjes
Andere huismiddeltjes, waaronder warmte- en koudebehandelingen en meditatie, kunnen ook nuttig zijn bij het behandelen van PsA van de knie.
- Warmtebehandeling: Warmtebehandeling kan warme baden, een verwarmingskussen of een elektrische deken omvatten om stijfheid, zwelling en gevoeligheid te verminderen.
- Koude behandeling: Koude behandeling omvat gel-ijspakken of het gebruik van een zak met diepvriesgroenten om pijn en zwelling te verlichten. Breng ijs nooit rechtstreeks op de huid aan.
- Meditatie of ontspanningsademhaling: Meditatie en ontspanningsademhaling kunnen zowel helpen om pijn te verminderen, stress te verminderen en u te helpen beter ermee om te gaan. Minder stress en betere coping verminderen triggers van PsA die kunnen leiden tot een opflakkering van symptomen.
Een woord van Verywell
Artritis psoriatica is een chronische aandoening en knieklachten kunnen uw kwaliteit van leven nadelig beïnvloeden. Werk samen met uw arts om de beste manieren te vinden om PsA- en kniepijnsymptomen te behandelen die uw vermogen om te lopen, trappen te beklimmen, tillen en dagelijkse taken uit te voeren, kunnen beïnvloeden.
Zelfs als uw kniepijn mild is, kan deze na verloop van tijd erger worden, vooral als deze niet wordt aangepakt.Praat met uw arts over de beste manieren om knieklachten te behandelen, zodat u in beweging kunt blijven en van uw leven kunt genieten.
.jpg)

.jpg)