MR.Cole_Photographer / Moment / Getty Images
Als u of iemand in uw familie diabetes heeft ontwikkeld, vraagt u zich misschien af of het genetisch bepaald is. Er zijn verschillende soorten diabetes, die allemaal specifieke risicofactoren hebben die bijdragen aan de oorzaak.
Als u een moeder, vader, broer of zus met diabetes heeft, loopt u een verhoogd risico om diabetes te krijgen in vergelijking met iemand die dat niet doet. Maar diabetes wordt niet alleen door genetica veroorzaakt, en het hebben van een familielid met de ziekte betekent niet dat u het absoluut zult krijgen.
In sommige gevallen, zoals diabetes type 2, speelt levensstijl een rol en kan vroege screening de ontwikkeling van de ziekte voorkomen of vertragen. Het identificeren van genen kan onderzoekers en artsen ook helpen bij het voorspellen van een diabetesdiagnose en het ontwikkelen van geïndividualiseerde behandelplannen die optimaal zijn voor glucoseregulatie en het wijzigen van ziekteprogressie.
Lees meer over de rol van genetica bij het ontwikkelen van diabetes, screening, stappen die u kunt nemen om bepaalde soorten diabetes te voorkomen of uit te stellen, en hoe omgevingsfactoren verschillende soorten diabetes kunnen impliceren.
De rol van genetica bij diabetes
Door bepaalde genetische aanleg is de kans op diabetes groter. Maar alleen omdat u genetische risicofactoren heeft, betekent niet dat u absoluut diabetes zult ontwikkelen.
Onderzoekers hebben in de loop van de tijd een verband ontdekt tussen bepaalde genen en het ontstaan van diabetes. Geschat wordt dat diabetes type 1 en 2 complexe genetische etiologieën hebben, met respectievelijk meer dan 40 en 90 genen / loci die een wisselwerking hebben met omgevings- / leefstijlfactoren.
De geïdentificeerde genen hebben verschillende functies en plichten die de bloedsuikerspiegel kunnen beïnvloeden. Dergelijke functies omvatten het beïnvloeden van de expressie van andere genen, het regelen van de afgifte van insuline, het pompen van glucose in cellen en het versnellen van de afbraak van glucose.
Maar naast genen moet er iets in de omgeving zijn dat diabetes ertoe aanzet om actief te worden. Bij kinderen met een genetische aanleg voor diabetes type 1 hebben onderzoekers bijvoorbeeld ontdekt dat virussen, koud weer, vroege introductie van voedsel en of ze borstvoeding krijgen allemaal variabelen zijn die een rol kunnen spelen bij het ontwikkelen van diabetes type 1.
Type 1 diabetes
Type 1-diabetes is een auto-immuunziekte waarbij het lichaam per ongeluk de bètacellen van de alvleesklier aanvalt, waardoor een persoon afhankelijk is van insuline in de vorm van een infuus of injectie om te leven. Naar schatting leven 1,6 miljoen Amerikanen met diabetes type 1.
Mensen met een genetische aanleg voor diabetes type 1 lopen een verhoogd risico om het te ontwikkelen, maar dat betekent niet dat ze het absoluut zullen krijgen.
De American Diabetes Association stelt: "Als u een man bent met diabetes type 1, is de kans dat uw kind diabetes ontwikkelt 1 op 17. Als u een vrouw bent met diabetes type 1 en uw kind werd geboren voordat u 25 was, dan is de kans dat uw kind diabetes ontwikkelt 1 op 17. risico is 1 op 25; als uw kind werd geboren nadat u 25 werd, is het risico van uw kind 1 op 100.
Onderzoekers hebben ook ontdekt dat onder eerstegraads familieleden broers en zussen van mensen met diabetes type 1 een hoger risico lopen dan nakomelingen van ouders (zowel vaders als moeders) met type 1 diabetes.
Volgens de American Diabetes Association hebben de meeste blanke mensen met diabetes type 1 genen genaamd HLA-DR3 of HLA-DR4, die verband houden met auto-immuunziekten. Verdachte genen in andere etnische groepen kunnen mensen een verhoogd risico opleveren.
Wetenschappers zijn bijvoorbeeld van mening dat het HLA-DR9-gen zwarte mensen in gevaar kan brengen, en het HLA-DR9-gen kan Japanse mensen in gevaar brengen. Hoewel bepaalde genen meer algemene voorspellers zijn van diabetes type 1, worden ongeveer 40 genmarkers bevestigd.
Genetische aanleg alleen is niet voldoende om diabetes type 1 te veroorzaken. En sommige mensen kunnen diabetes type 1 ontwikkelen, ook al heeft niemand in hun familie het. Geschat wordt dat 85% van de mensen met diabetes type 1 geen familiegeschiedenis van de ziekte hebben.
Type 2 diabetes
Type 2-diabetes wordt gekenmerkt door insulineresistentie en progressief verlies van bètacelfunctie (de bètacellen zijn cellen in de alvleesklier die verantwoordelijk zijn voor de aanmaak van insuline), wat kan leiden tot verhoogde bloedsuikers.
Veel mensen met diabetes type 2 kunnen ook andere onderliggende gezondheidsproblemen hebben, zoals verhoogde bloeddruk, cholesterol en overgewicht in de buikstreek. In het verleden werd diabetes type 2 vaak diabetes bij volwassenen genoemd, maar we weten nu dat deze ziekte ook bij kinderen kan voorkomen.
De genetische component van diabetes type 2 is complex en blijft evolueren. Er zijn veel genen die zijn geïdentificeerd bij mensen met diabetes type 2.
Sommige genen zijn gerelateerd aan insulineresistentie, terwijl andere gerelateerd zijn aan de bètacelfunctie. Wetenschappers blijven genen onderzoeken die betrokken zijn bij de ontwikkeling van diabetes type 2 en hun rol bij ziekteprogressie en behandeling. Studies hebben een breed scala aan variabiliteit aangetoond, 20% -80%, voor de erfelijkheidsgraad van diabetes type 2.
Het levenslange risico op het ontwikkelen van diabetes type 2 is 40% voor personen met één ouder met diabetes type 2 en 70% als beide ouders zijn getroffen. Mensen met een familiegeschiedenis van eerstegraads familieleden hebben naar schatting ook drie keer meer kans om de ziekte te ontwikkelen.
Maar genetische factoren zijn niet het enige risico. Omgevingsfactoren, gedragsfactoren en gedeelde omgeving kunnen ook van invloed zijn op risico's.
De American Diabetes Association wijst erop dat, hoewel diabetes type 2 een sterkere band heeft met de familiegeschiedenis dan diabetes type 1, omgevings- en gedragsfactoren ook een rol spelen en dat interventiestrategieën kunnen helpen om de diagnose van diabetes te voorkomen of uit te stellen.
Zwangerschapsdiabetes
Zwangerschapsdiabetes treedt op tijdens de zwangerschap wanneer de bloedglucosespiegels verhoogd worden. De placenta voorziet de baby van voedingsstoffen om te groeien en te gedijen. Het produceert ook verschillende hormonen tijdens de zwangerschap.
Sommige van deze hormonen blokkeren het effect van insuline en kunnen ervoor zorgen dat bloedsuikers na de maaltijd moeilijker onder controle te houden zijn. Dit gebeurt meestal rond de 20-24 weken zwangerschap, daarom worden mensen op dit moment gescreend op zwangerschapsdiabetes.
Normaal gesproken zal de alvleesklier meer insuline produceren om de hormonale insulineresistentie te compenseren. Sommige mensen kunnen de insulineproductie niet bijhouden, wat resulteert in een verhoogde bloedsuikerspiegel en eindigt met de diagnose zwangerschapsdiabetes. De meeste mensen zullen geen symptomen hebben.
Zwangerschapsdiabetes wordt verondersteld te worden veroorzaakt door een combinatie van genetische en omgevingsrisicofactoren. Genetische aanleg is gesuggereerd omdat het in families clustert.
Er zijn verschillende genen geïdentificeerd bij die mensen met zwangerschapsdiabetes. Er lijkt ook een verband te bestaan tussen zwangerschapsdiabetes en genen voor diabetes mellitus met aanvang op de volwassen leeftijd (MODY).
Veel mensen met de diagnose zwangerschapsdiabetes hebben een naast familielid, zoals een ouder of broer of zus met de ziekte of een andere vorm van diabetes, zoals diabetes type 2.
Het is echter belangrijk op te merken dat het hebben van een genetische aanleg niet betekent dat u automatisch zwangerschapsdiabetes krijgt. Andere risicofactoren zijn onder meer zwangerschapsduur, gewicht, activiteitenniveau, dieet, eerdere zwangerschappen, roken, om er maar een paar te noemen. Het handhaven van een adequate bloedsuikerspiegel is belangrijk voor de gezondheid van moeder en baby.
Genetische test
Genetisch testen voor diabetes is gecompliceerd omdat bij bepaalde soorten diabetes, zoals diabetes type 2, kleine varianten van verschillende soorten genen tot een diagnose kunnen leiden.
Genetische tests zijn waardevol en kunnen helpen bij een effectieve behandeling wanneer ze worden gebruikt om bepaalde monogene (mutatie in een enkel gen) vormen van diabetes te identificeren, zoals neonatale diabetes en MODY. In deze gevallen zijn genetische tests belangrijk omdat mensen met MODY vaak een verkeerde diagnose stellen.
Artsen bevelen vaak genetische tests aan wanneer een diabetesdiagnose atypisch lijkt. Een persoon die rond de 25 is, abnormale bloedsuikers heeft en geen typische risicofactoren voor diabetes type 1 of type 2 heeft, kan MODY hebben.
Genetische diagnose van MODY maakt het bovendien mogelijk om eerstegraads familieleden te identificeren die een risico van 50% hebben om een genmutatie te erven.
Een van de problemen is echter dat verzekeringen soms dekking voor genetische tests weigeren, zelfs als mensen aan de criteria voldoen, waardoor artsen een MODY-diagnose kunnen missen. Onderzoekers proberen voortdurend manieren te vinden om genetisch testen kosteneffectiever te maken.
Bepaalde genen en antilichamen kunnen helpen bij het voorspellen van een diabetesdiagnose type 1. Als u vermoedt dat u of uw kind een verhoogd risico loopt om diabetes type 1 te ontwikkelen, komt u mogelijk in aanmerking voor een risicoscreening die wordt aangeboden via TrialNet Pathway to Prevention Study.
Deze risicoscreening is gratis voor familieleden van mensen met diabetes type 1 en maakt gebruik van een bloedtest om risico's op te sporen voordat er symptomen optreden. Mensen die in de vroege stadia van het ontwikkelen van diabetes type 1 verkeren, kunnen ook in aanmerking komen voor het preventiestudie. Vraag uw zorgverlener of genetische tests beschikbaar zijn en hoe nuttig deze zijn om te bepalen of u diabetes krijgt.
Momenteel zijn onderzoekers van mening dat genetische tests niet significant zijn bij de diagnose van diabetes type 2. Omdat er zoveel varianten van genen en subtypen van diabetes type 2 zijn, hebben ze het gevoel dat er betere methoden en meer onderzoek op dit gebied moeten worden gedaan voordat ze in de praktijk kunnen worden toegepast.
Mensen die zwanger zijn, worden tussen 20 en 24 weken gescreend op zwangerschapsdiabetes. Net als bij diabetes type 2 zijn genetische tests echter nog niet klinisch bruikbaar bij polygene zwangerschapsdiabetes vanwege het relatief kleine risico dat wordt verklaard door bekende genetische varianten.
Aan de andere kant vinden onderzoekers waarde in genetische tests voor monogene vormen, met name MODY, om de behandeling en het zwangerschapsbeheer te bepalen.
Kunt u uw risico verkleinen?
Hoewel familiegeschiedenis uw risico verhoogt, is het hebben van een genetische aanleg geen garantie dat u diabetes ontwikkelt. Als u een familiegeschiedenis van zwangerschapsdiabetes of diabetes type 2 heeft, zijn er manieren om uw risico op het ontwikkelen van de ziekte te verkleinen.
Zorg voor een gezond gewicht of verlies gewicht als u te zwaar bent, vooral in de buikstreek, om het risico te verkleinen. Zelfs een bescheiden gewichtsvermindering, ongeveer 5% tot 10% gewichtsverlies, kan uw risico verminderen. Voor mensen die zwanger zijn, kan langzaamaan in plaats van overdreven aankomen, zwangerschapsdiabetes helpen voorkomen.
Blijf actief. Streef ernaar om minstens 150 minuten per week te trainen en vermijd langdurig zitten.
Eet meer planten, zoals fruit, groenten, peulvruchten, noten, zaden en volle granen. Dit is ook in verband gebracht met een verminderd risico op het ontwikkelen van diabetes type 2.
Gezondheidsonderhoud en regelmatige controles zijn belangrijk. Als u onlangs bent aangekomen of als u zich erg traag en moe voelt, heeft u mogelijk een hoge bloedsuikerspiegel, die wordt gekenmerkt door insulineresistentie.
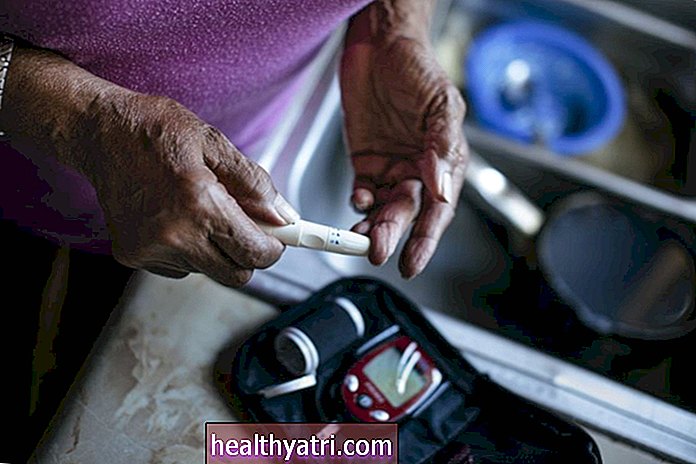
Screening
Omdat diabetes type 2 vaak jaren nodig heeft om zich te ontwikkelen, kunnen mensen jarenlang met verminderde glucosetolerantie (insulineresistentie) of prediabetes rondlopen zonder het te weten. Als u deze aandoening vroegtijdig opmerkt, kunt u mogelijk diabetes voorkomen of uitstellen. Screening wordt aanbevolen als u een van de volgende risicofactoren heeft:
- Ouder dan 45 jaar: Als uw resultaten normaal zijn, moet de test worden herhaald met tussenpozen van minimaal drie jaar, waarbij rekening moet worden gehouden met frequenter testen, afhankelijk van de eerste resultaten (degenen met prediabetes moeten jaarlijks worden getest)
- Hoge BMI: een BMI van meer dan 25 kg / m2 of een middelomtrek van meer dan 40 inch bij mannen of 35 inch bij vrouwen is een risicofactor. De BMI-cut-off voor Aziatisch-Amerikanen is lager (23 kg / m2)
- Behoren tot een populatie met een hoog risico: Populaties met een hoger risico op prediabetes zijn onder meer zwarte Amerikanen, Latijns-Amerikaanse / Latijns-Amerikaanse Amerikanen, inheemse Amerikanen, Alaska-inwoners, Aziatische Amerikanen en eilandbewoners in de Stille Oceaan
- Familiegeschiedenis: dit omvat het hebben van een ouder of broer of zus met diabetes.
- Zwangerschapsdiabetes: een voorgeschiedenis van zwangerschapsdiabetes of het baren van een baby met een gewicht van meer dan 9 pond zijn risicofactoren.
- Levensstijl: doorgaans is een lichamelijk inactieve levensstijl een risicofactor.
- Hypertensie: dit wordt gedefinieerd als een bloeddruk die gelijk is aan of hoger is dan 140/90 mmHg of als therapie voor hypertensie.
- Hoog vet- en cholesterolgehalte: als u een laag gehalte aan high-density lipoprotein (HDL) -cholesterol of een hoog triglyceridengehalte heeft, loopt u een hoger risico.
- Predisponerende aandoeningen: deze omvatten acanthosis nigricans, niet-alcoholische steatohepatitis, polycysteus ovariumsyndroom en atherosclerotische cardiovasculaire aandoeningen.
- Medicijnen: atypische antipsychotica of glucocorticoïden verhogen het risico.
Er zijn enkele niet-invasieve tests die u kunnen waarschuwen als u een verhoogd risico loopt om diabetes type 2 te ontwikkelen. Deze omvatten hemoglobine A1C, bloeddruk, cholesterol en triglyceriden.
Andere dingen om te overwegen
Soms kunnen mensen met een familiegeschiedenis van zwangerschapsdiabetes diabetes ontwikkelen tijdens de zwangerschap, ondanks hun inspanningen om de gewichtstoename binnen een gezond bereik te houden, te bewegen en een vezelrijk dieet te volgen. Sla jezelf niet in elkaar als dit gebeurt.
Zwangerschapshormonen en insulineresistentie (wat typisch is tijdens de zwangerschap) kunnen het beheersen van de bloedsuikerspiegel tijdens de zwangerschap moeilijk maken voor sommige mensen met genetisch risico. Uw medisch team zal u helpen uw bloedsuikerdoelen te bereiken tijdens de zwangerschap om ervoor te zorgen dat u en uw baby gezond en bloeit.
Zodra u uw baby heeft bevallen, zouden uw bloedsuikers weer normaal moeten zijn. Maar het is nog steeds belangrijk om een uitgebalanceerd dieet te blijven volgen, een gezond gewicht te behouden en te bewegen; deze stappen kunnen u helpen het risico op het ontwikkelen van diabetes type 2 op latere leeftijd te verkleinen.
Hoewel diabetes type 1 niet kan worden voorkomen of genezen, zijn regelmatige vaccinaties en medische bezoeken belangrijk als u genetisch vatbaar bent voor diabetes type 1.
Er is geen vaccin om diabetes type 1 te voorkomen, maar sommige onderzoeken suggereren dat virussen diabetes type 1 kunnen veroorzaken bij mensen met een aanleg. Daarom kan het voorkomen van het oplopen van deze virussen het risico op het ontwikkelen van diabetes verminderen.
Als u de waarschuwingssignalen van diabetes type 1 begrijpt, kunt u ook een gevaarlijke situatie zoals diabetische ketoacidose helpen voorkomen. Hoewel er geen bewezen remedie is, blijven wetenschappers vooruitgang boeken bij het ontwikkelen van betere manieren om de ziekte te beheersen. Bovendien zullen organisaties tijd blijven investeren in het onderzoeken en ontwikkelen van manieren om deze ziekte te genezen.
Een woord van Verywell
Er is een genetische component bij de ontwikkeling van diabetes, maar het is niet het enige element. Leefstijlfactoren, omgevingsfactoren en andere gezondheidsproblemen kunnen ook een rol spelen bij het ontwikkelen van de ziekte.
Er zijn veel verschillende soorten diabetes, dus uw risico hangt af van het type diabetes waarvoor u genetisch vatbaar bent. Als u zich zorgen maakt over uw familiegeschiedenis van diabetes, neem dan contact op met uw medisch team.
Genetische tests kunnen in bepaalde gevallen niet nuttig zijn; het is echter mogelijk dat u op de ziekte wordt gescreend. U wordt voorgelicht over uw individuele risico, de stappen die u moet nemen om het (indien mogelijk) te voorkomen of uit te stellen, en coping-strategieën.