Baarmoederkanker is de meest voorkomende gynaecologische kanker in de Verenigde Staten, met een jaarlijks aantal nieuwe gevallen van kanker van 27,2 per 100.000 mensen en een jaarlijks sterftecijfer van 5 per 100.000 mensen. Baarmoederkanker verwijst voornamelijk naar twee soorten kanker die de baarmoeder aantasten: endometriumcarcinoom en baarmoedersarcoom. Baarmoedersarcoom komt veel minder vaak voor dan endometriumcarcinoom.
Milatas / Getty-afbeeldingen
Soorten
Hoewel endometriumcarcinoom vaak voorkomt en gemakkelijk wordt behandeld in de vroege stadia, is baarmoedersarcoom zeldzaam en kan het moeilijk te behandelen zijn.
- Endometriumcarcinoom: deze kanker begint in de klierweefsels en / of bindweefsels van het endometrium, de bekleding van de baarmoeder. Er zijn verschillende subgroepen van dit type kanker:
- Endometriaal adenocarcinoom (meest voorkomend, met aantasting van klierweefsel)
- Endometriaal stromaal carcinoom (minder vaak voorkomend, beïnvloedt bindweefsel)
- Kwaadaardige gemengde Mülleriaanse tumoren (zeldzaam, met zowel carcinoom als sarcoom, ook bekend als carcinosarcoom).
- Baarmoedersarcoom: Uteriene leiomyosarcoom (LMS) is het meest voorkomende type van deze kanker. LMS begint in het myometrium, de spierlaag van de baarmoeder.
Heel goed / Emily Roberts
Symptomen
Baarmoederkanker veroorzaakt mogelijk geen symptomen, vooral in de vroege stadia. Wanneer ze zich voordoen, kunnen de symptomen abnormale vaginale bloeding en bekkenpijn omvatten.
Omdat ze verschillende delen van de baarmoeder aantasten, kunnen de symptomen van endometriumkanker verschillen van de symptomen van baarmoedersarcoom.
Symptomen van endometriumkankerBloeden die niets met menstruatie te maken heeft
Postmenopauzale bloeding
Ongewone vaginale afscheiding zonder enig zichtbaar bloed
Moeilijk of pijnlijk plassen
Pijn tijdens geslachtsgemeenschap
Pijn en / of massa in het bekkengebied
Onbedoeld gewichtsverlies
Ongewone vaginale bloeding of spotting
Postmenopauzale bloeding
Ongewone vaginale afscheiding zonder enig zichtbaar bloed
Frequent urineren
Pijn in de buik
Een massa (knobbel of groei) in de vagina
Altijd een vol gevoel
Verlies van eetlust en veranderingen in darm- en blaasgewoonten kunnen optreden als de maligniteit nabijgelegen organen binnendringt.
Oorzaken
Hoewel wetenschappers niet volledig begrijpen wat baarmoederkanker veroorzaakt, wordt aangenomen dat hormonale onevenwichtigheden een rol spelen. Oestrogeen kan ervoor zorgen dat de cellen en het weefsel van het endometrium zich sneller vermenigvuldigen dan normaal, wat kan leiden tot endometriumhyperplasie (abnormale vergroting van het endometrium).
Risicofactoren voor baarmoederkanker zijn onder meer:
- Leeftijd: Endometriumkanker treft vooral postmenopauzale mensen, met een gemiddelde leeftijd bij diagnose van 60. Het komt niet vaak voor bij mensen onder de 45 jaar.
- Ras: bij blanke mensen is de kans iets groter dat ze endometriumkanker krijgen, maar bij zwarte mensen is de kans groter dat ze eraan overlijden. Het is belangrijk om de rol van systemisch racisme in de geneeskunde in overweging te nemen bij het onderzoeken van informatie per ras.
- Een groot aantal menstruatiecycli: dit verwijst naar het aantal menstruatiecycli in het leven van een persoon en omvat ook mensen die hun eerste menstruatieperiode vóór de leeftijd van 12 jaar doormaakten of die na de leeftijd van 50 door de menopauze gingen.
- Geen eerdere zwangerschappen: baarmoederkanker komt vaker voor bij mensen die niet zwanger zijn geweest. Een mogelijke verklaring voor dit verband is dat het lichaam tijdens de zwangerschap meer progesteron en minder oestrogeen aanmaakt. Een andere mogelijkheid is dat onvruchtbaarheid wordt geassocieerd met een onbalans tussen progesteron en oestrogeen, wat ook kan bijdragen aan baarmoederkanker.
- Leeftijd op het moment van bevalling: Er is een mogelijk verband tussen de leeftijd waarop een persoon voor de eerste keer bevalt en baarmoederkanker, maar er zijn meer studies nodig om conclusies te trekken.
- Oestrogeenvervangingstherapie (ERT): tijdens de menopauze produceert het lichaam minder oestrogeen. ERT wordt na de menopauze gebruikt om symptomen zoals vaginale droogheid, ernstige opvliegers en slapeloosheid te behandelen. Het kan ook worden voorgeschreven als iemand risico loopt op osteoporose. ERT wordt in verband gebracht met een verhoogd risico op baarmoederkanker, vooral wanneer het baarmoederslijmvlies wordt blootgesteld aan oestrogeen zonder progesteron. Om dit risico te verkleinen, kan uw zorgverlener lage doses oestrogeen in combinatie met progesteron voorschrijven.
- Tamoxifen: er is een laag risico op het ontwikkelen van endometriumkanker door tamoxifen (minder dan 1% per jaar). Dit medicijn wordt gebruikt om borstkanker te voorkomen en te behandelen. Het werkt als een anti-oestrogeen in de borst, maar als een oestrogeen in de baarmoeder. Bij mensen die de menopauze hebben doorgemaakt, kan deze behandeling ervoor zorgen dat het baarmoederslijmvlies groeit, wat het risico op endometriumkanker kan vergroten. Als u tamoxifen gebruikt, zal uw arts met jaarlijkse gynaecologische onderzoeken controleren op tekenen van kanker en u moet letten op symptomen van endometriumkanker, zoals abnormale bloedingen. Raadpleeg uw arts als er symptomen optreden.
- Lynch-syndroom: dit is een erfelijk syndroom dat verband houdt met een hoger risico op sommige kankers, waaronder endometrium-, colorectale en eierstokkanker. Het geschatte levenslange risico van endometriumkanker bij de algemene bevolking is 2,6%, en het Lynch-syndroom verhoogt het geschatte risico op endometriumkanker tot 42 tot 54%.
- Genetica: hoewel er meer onderzoek moet worden gedaan, suggereert een studie sterk een verband tussen de genetische BRCA1-mutatie en een licht verhoogd risico op een ongebruikelijke maar agressieve baarmoederkanker, sereuze of sereuze-achtige endometriumkanker. Mensen die drager zijn van de BRCA1 (of BRCA2) genetische mutatie, worden soms geadviseerd om een borstamputatie te ondergaan om de kans op borstkanker geassocieerd met deze genmutatie te verkleinen. Soms wordt de baarmoeder tegelijkertijd met de eierstokken verwijderd als een operatie voor het verwijderen van de eierstokken al gepland is.
- Obesitas: meer dan 50% van de endometriumkankers houdt verband met obesitas. Vetweefsel (vet) zet androgeen om in oestrogeen, wat kan leiden tot een toename van ongehinderde oestrogeenblootstelling. Dit verhoogt het risico op baarmoederkanker. Andere aandoeningen die tot deze toename kunnen leiden, zijn onder meer het metabool syndroom en diabetes mellitus type II.
Een belangrijk verschil tussen endometriumkanker en baarmoedersarcoom
In tegenstelling tot endometriumcarcinoom, is baarmoedersarcoom gekoppeld aan eerdere blootstelling aan straling ergens tussen de vijf en 25 jaar eerder. Vrouwen met retinoblastoom, een type oogkanker, hebben ook meer kans op deze zeldzame en ernstige vorm van baarmoederkanker.
Diagnose
Als u symptomen van baarmoederkanker ervaart, maak dan een afspraak met uw zorgverlener. Naast het vragen naar uw symptomen, zal uw provider verschillende tests gebruiken om een diagnose te stellen.
- Lichamelijk onderzoek: uw arts zal controleren op bleekheid (abnormaal bleke huid) of een snelle pols, die kan optreden als gevolg van bloedverlies. Tijdens uw lichamelijk onderzoek zal uw zorgverlener uw baarmoeder en buik voelen om te controleren op vergroting of gevoeligheid. Tijdens uw bekkenonderzoek zal uw arts op tekenen letten, zoals bloederige afscheiding of bloedstolsels.
- Transvaginale echografie: een transvaginale echografie wordt gebruikt om het baarmoederslijmvlies te onderzoeken. Bij postmenopauzale mensen wordt een voering van meer dan vier millimeter dik als abnormaal beschouwd en kan dit aanleiding geven tot verder onderzoek, zoals een biopsie.
- Hysteroscopie: tijdens een hysteroscopie brengt uw zorgverlener een dunne, verlichte buis in uw vagina om uw baarmoederhals en baarmoeder te observeren. De baarmoeder is gevuld met zoutoplossing om visualisatie te vergemakkelijken. Dit kan helpen bij het bepalen van de oorzaak van abnormale bloeding, en in sommige gevallen kan tijdens de procedure een biopsie of verwijdering van een laesie worden uitgevoerd.
- Endometriumbiopsie: tijdens deze procedure wordt een kleine hoeveelheid baarmoederslijmvlies via de baarmoederhals verwijderd. Dit weefsel wordt vervolgens onder een microscoop onderzocht.
- Dilatatie en curettage (D&C): Als de resultaten van de endometriumbiopsie niet diagnostisch zijn, kan een D&C worden uitgevoerd. Meestal uitgevoerd als poliklinische operatie, wordt endometriumweefsel tijdens deze procedure met een speciaal hulpmiddel uit de baarmoeder geschraapt door de medisch verwijde baarmoederhals. Het weefselmonster wordt vervolgens met een microscoop onderzocht.
Uw tekenen en symptomen kunnen uw arts er ook toe aanzetten om de mogelijkheid van andere aandoeningen te overwegen, waaronder endometriose, vleesbomen, adenomyose, atrofische vaginitis, endometriale atrofie, endometriale hyperplasie en endometriale / cervicale poliepen. Mogelijk moet u een of meer tests ondergaan om een andere aandoening tijdens uw diagnostische evaluatie uit te sluiten.
Enscenering
Als u de diagnose kanker krijgt, wordt uw kanker in een stadium vastgesteld. Stadiëring bepaalt de omvang en omvang van metastase (uitzaaiing) van kanker. Stadiëring is een belangrijke stap omdat het helpt te bepalen hoe kanker moet worden behandeld en hoe succesvol de behandeling kan zijn.
Staging wordt bepaald door het TNM-systeem.
Tumor. Hoe groot is het? Hoe ver is kanker uitgegroeid tot in de baarmoeder en heeft het nabijgelegen organen of structuren bereikt?
Knooppunten. Is kanker uitgezaaid naar de para-aortale lymfeklieren (de lymfeklieren in het bekken of rond de aorta, de belangrijkste slagader die van het hart langs de achterkant van de buik en het bekken loopt)?
Metastase. Is kanker uitgezaaid naar verre lymfeklieren of verre organen in andere delen van het lichaam?
Een letter of cijfer wordt toegevoegd na de T, N of M om meer specifieke informatie te geven. Deze informatie wordt gecombineerd in een proces dat fasegroepering wordt genoemd. Hogere cijfers en letters na de T, N of M geven aan dat de kanker geavanceerder is.
Tests die worden gebruikt om de stadiëring te bepalen, zijn onder meer:
- Lichamelijk onderzoek Afhankelijk van de locatie van de tumor kan een lichamelijk onderzoek helpen bij het bepalen van de grootte.
- Beeldvormende tests Tests zoals röntgenfoto's, CT-scans, MRI's, echografieën en PET-scans helpen bij het visualiseren van de tumor en metastasen.
- Bloedonderzoek Een CA 125-test meet de hoeveelheid kankerantigeen 125 in het bloed en kan worden gebruikt om bepaalde kankers tijdens en na de behandeling te controleren.
- Geavanceerde genomische testen Het DNA van de kankercellen uit een biopsie van een tumor wordt gesequenced. Specifieke genetische afwijkingen leiden vaak tot gerichte kankertherapie.
Endometriumkanker wordt geclassificeerd volgens numerieke stadia en lettertussenvoegingen, waarbij lagere cijfers en vroege letters duiden op minder gevorderde kanker.
De meeste baarmoederkanker wordt vroeg opgemerkt
Omdat vaginale bloedingen bij vrouwen van 50 tot 60 jaar gemakkelijk als abnormaal worden herkend, wordt bij ongeveer 70% van de vrouwen met baarmoederkanker in stadium I gediagnosticeerd.
Beoordeling
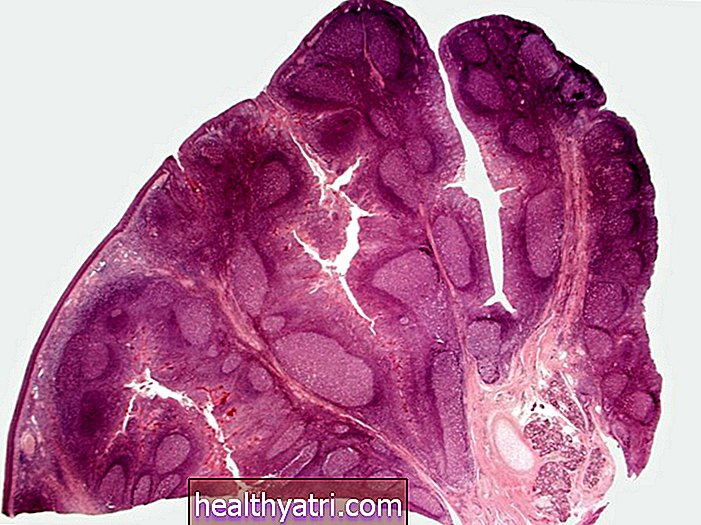
Graad verwijst naar het uiterlijk van de kankercellen, met name hoeveel ze eruitzien als gezonde cellen wanneer ze onder een microscoop worden bekeken.
Een laaggradige tumor lijkt op gezond weefsel en heeft georganiseerde celgroeperingen. Goed gedifferentieerd kankerweefsel lijkt op gezond weefsel en kan worden omschreven als laaggradig.
Kankerweefsel dat heel anders lijkt dan gezond weefsel, wordt als slecht gedifferentieerd beschouwd en geclassificeerd als een hoogwaardige tumor.
- Cijfer X (GX): het cijfer kan niet worden geëvalueerd.
- Graad 1 (G1): De cellen zijn goed gedifferentieerd.
- Graad 2 (G2): De cellen zijn matig gedifferentieerd.
- Graad 3 (G3): de cellen zijn slecht gedifferentieerd.
Waarom zijn enscenering belangrijk?
Stadiëring en indeling helpen bij het bepalen van de juiste behandelingskuur en helpen bij de prognose (inschatten van de waarschijnlijke uitkomst van de behandeling), inclusief overlevingstijden.
Hoe een prognose u kan helpen bij een betere gezondheidszorgBehandeling
De behandeling wordt bepaald op basis van het type kanker, het stadium, de graad, de leeftijd van de patiënt en de algehele gezondheid, en de wens om kinderen te krijgen. Kankercellen worden ook onderzocht om te bepalen of bepaalde behandelingen, zoals hormoontherapie, zouden kunnen werken.
Behandelingsbeslissingen over gerichte medicijnen kunnen ook gebaseerd zijn op de genetische kenmerken van de cellen.
Een andere factor bij het plannen van uw behandeling is uw prestatiestatus, namelijk hoe goed u gewone activiteiten kunt uitvoeren en hoeveel u naar verwachting behandelingen verdraagt.
De behandeling kan verschillen tussen endometriumkanker en baarmoedersarcoom
Endometriumkanker en baarmoedersarcoom worden beide op dezelfde manier behandeld. Dat gezegd hebbende, is baarmoedersarcoom veel agressiever en vereist het doorgaans chemotherapie bij een vroeg stadium van de ziekte, terwijl endometriumkanker dat misschien niet is.
Er zijn verschillende behandelingsopties beschikbaar.
Chirurgie
Meestal is een operatie de eerstelijnsbehandeling voor baarmoederkanker. Het doel van een operatie is om de tumor en een deel van het gezonde omringende weefsel (bekend als een marge) te verwijderen.
Operaties die kunnen worden uitgevoerd voor de behandeling van baarmoederkanker zijn onder meer:
- Eenvoudige hysterectomie: verwijdering van de baarmoeder en baarmoederhals.
- Radicale hysterectomie: verwijdering van de baarmoeder, baarmoederhals, het bovenste deel van de vagina en nabijgelegen weefsels.
- Bilaterale salpingo-ovariëctomie: voor mensen die de menopauze hebben doorgemaakt, worden beide eileiders en beide eierstokken tegelijk met de hysterectomie verwijderd.
- Lymfadenectomie (verwijdering van lymfeklieren): om te bepalen of kanker zich buiten de baarmoeder heeft verspreid, kan uw chirurg tijdens uw hysterectomie lymfeklieren in de buurt van de tumor verwijderen.
De meest voorkomende bijwerkingen van een operatie op de korte termijn zijn pijn en vermoeidheid. Andere bijwerkingen kunnen zijn: misselijkheid, braken, moeite met het legen van uw blaas en moeite met stoelgang. Deze problemen zijn meestal tijdelijk. U begint direct na de operatie met een vloeibaar dieet en keert geleidelijk terug naar vast voedsel.
Als u premenopauzaal bent en uw eierstokken zijn verwijderd, zult u overgangsklachten krijgen als gevolg van veranderingen in de hormoonproductie.
Lymfoedeem (zwelling in de benen) is een mogelijke bijwerking van een lymfadenectomie.
Straling
Stralingstherapie maakt gebruik van hoogenergetische röntgenstralen of andere deeltjes om kankercellen te vernietigen. Stralingstherapie kan extern worden afgegeven (externe stralingstherapie, bekend als EBRT) of intern (brachytherapie) en omvat meestal een aantal behandelingen die gedurende een bepaalde periode zijn gepland.
Stralingstherapie wordt meestal toegediend na een operatie om de resterende kankercellen te vernietigen, maar wordt soms toegediend vóór de operatie om de tumor te verkleinen. Soms wordt het gebruikt als iemand geen operatie kan ondergaan.
Bijwerkingen van straling variëren, vaak afhankelijk van de hoeveelheid bestralingstherapie. Bijwerkingen kunnen zijn vermoeidheid, milde huidreacties, maagklachten en losse stoelgang. Deze effecten verdwijnen gewoonlijk binnen enkele maanden nadat de behandeling is voltooid. Bijwerkingen op de lange termijn kunnen optreden, maar komen minder vaak voor.
Chemotherapie
Chemotherapie is een soort medicijn dat kankercellen vernietigt, meestal door te voorkomen dat de cellen zich delen om meer cellen te maken. Voor de behandeling van baarmoederkanker wordt chemotherapie gestart na een operatie of als de kanker terugkeert na de eerste behandeling.
Chemotherapie bestaat meestal uit één medicijn of een combinatie van medicijnen die in cycli gedurende een bepaalde periode worden toegediend.
Het kan alleen worden toegediend of in combinatie met andere therapieën, zoals bestraling. De behandeling wordt intraveneus toegediend of in pilvorm ingeslikt.
Bijwerkingen kunnen zijn: vermoeidheid, risico op infectie, misselijkheid en braken, haaruitval, perifere neuropathie (gevoelloosheid / tintelingen in de armen en / of benen), verlies van eetlust en diarree. Bijwerkingen verdwijnen meestal enkele maanden nadat de chemotherapie is voltooid en er zijn behandelingen beschikbaar om deze bijwerkingen te bestrijden.
Hormoontherapie
Hormonen of hormoonblokkerende medicijnen kunnen worden gebruikt om kanker te behandelen, met name endometriumkanker die vergevorderd is (stadium III of IV) of die na de behandeling is teruggekomen.
Hormoonbehandeling voor endometriumkanker kan zijn:
- Progestines: dit is de belangrijkste hormoonbehandeling die wordt gebruikt voor endometriumkanker. Deze medicijnen vertragen de groei van endometriumkankercellen en kunnen in bepaalde gevallen de vruchtbaarheid helpen behouden. De twee meest voorkomende progestagenen zijn Provera (medroxyprogesteronacetaat), toegediend via injectie of als pil) en Megace (megestrolacetaat), toegediend via pil of vloeistof. Bijwerkingen kunnen zijn: opvliegers; Nacht zweet; gewichtstoename (door vochtophoping en verhoogde eetlust); verergering van depressie; verhoogde bloedsuikerspiegels bij mensen met diabetes; en zelden ernstige bloedstolsels.
- Tamoxifen: Tamoxifen, dat vaak wordt gebruikt om borstkanker te behandelen, is een anti-oestrogeengeneesmiddel dat ook kan worden gebruikt om gevorderde of terugkerende endometriumkanker te behandelen. Tamoxifen wordt soms afgewisseld met progesteron, dat goed lijkt te werken en beter verdragen wordt dan progesteron alleen. Mogelijke bijwerkingen zijn onder meer opvliegers en vaginale droogheid. Mensen die tamoxifen gebruiken, lopen ook een hoger risico op ernstige bloedstolsels in de benen.
- Luteïniserende hormoonafgevende hormoonagonisten (LHRH-agonisten): deze geneesmiddelen verlagen de oestrogeenspiegels bij premenopauzale mensen die nog steeds functionele eierstokken hebben door de eierstokken "uit te schakelen" zodat ze geen oestrogeen produceren. Ook bekend als gonadotropine-releasing hormone (GNRH) -agonisten, Zoladex (gosereline) en Lupron (leuprolide) zijn geneesmiddelen die kunnen worden gebruikt om endometriumkanker te behandelen. Ze worden elke 1 tot 3 maanden als injectie gegeven. Bijwerkingen kunnen opvliegers, vaginale droogheid en andere symptomen van de menopauze zijn. Ze kunnen ook spier- en gewrichtspijn veroorzaken. Als ze langdurig worden ingenomen, kunnen deze medicijnen botten verzwakken, wat soms leidt tot osteoporose.
- Aromatase-remmers (AI's): zonder functionele eierstokken wordt vetweefsel de belangrijkste bron van oestrogeen in het lichaam. Geneesmiddelen zoals Femara (letrozol), Arimidex (anastrozol) en Aromasin (exemestaan) kunnen de oestrogeenproductie stoppen om de oestrogeenspiegels nog verder te verlagen. Ze worden momenteel het meest gebruikt bij mensen die geen operatie kunnen ondergaan. Ze worden meestal gebruikt om borstkanker te behandelen, maar er wordt onderzocht hoe ze ook het beste bij endometriumkanker kunnen worden gebruikt. Bijwerkingen kunnen zijn: hoofdpijn, gewrichts- en spierpijn en opvliegers. Als ze langdurig worden ingenomen, kunnen deze medicijnen de botten verzwakken, wat soms kan leiden tot osteoporose
Gerichte therapie
Gerichte therapie richt zich op de specifieke genen, eiwitten of weefselomgeving die bijdragen aan de groei en overleving van kanker en blokkeert de groei en verspreiding van kankercellen met een beperkte impact op gezonde cellen.
Gerichte therapie is doorgaans gereserveerd voor kanker in stadium IV wanneer andere behandelingen de progressie niet vertragen. Het is beschikbaar voor baarmoederkanker in klinische onderzoeken en, in sommige gevallen, als onderdeel van standaardbehandelingsregimes.
Gerichte therapie voor baarmoederkanker omvat:
- Anti-angiogenese-therapie: deze richt zich op het stoppen van angiogenese (het proces van het maken van nieuwe bloedvaten) om de tumor te “verhongeren”. Avastin (bevacizumab) is een type anti-angiogenese-therapie dat wordt gebruikt om baarmoederkanker te behandelen.
- Zoogdierdoelwit van rapamycine (mTOR) -remmers: mensen met gevorderde of terugkerende baarmoederkanker kunnen worden behandeld met een medicijn zoals Afinitor (everolimus) dat de mTOR-route blokkeert, waar mutaties vaak voorkomen bij endometriumkanker. Andere geneesmiddelen die op deze route zijn gericht, zijn onder meer ridaforolimus en Torisel (temsirolimus), die momenteel zijn goedgekeurd voor de behandeling van andere soorten kanker.
- Gerichte therapie voor de behandeling van een zeldzaam type baarmoederkanker: uterus sereus carcinoom is een zeldzame maar agressieve vorm van endometriumkanker. Ongeveer 30% van deze tumoren brengen het HER2-gen tot expressie. Herceptin (trastuzumab) is een HER2-gerichte therapie die meestal wordt gebruikt om HER2-positieve borstkanker te behandelen; In een fase II klinische studie ontdekten onderzoekers echter dat trastuzumab in combinatie met chemotherapie effectief was bij de behandeling van dit soort tumoren.
Bijwerkingen van gerichte therapie variëren afhankelijk van het type behandeling, dus het is het beste om mogelijke bijwerkingen met uw zorgverlener te bespreken voordat u met de behandeling begint.
Immunotherapie
Ook wel biologische therapie genoemd, het doel van immunotherapie is om de natuurlijke afweer van het lichaam te versterken om de kanker te bestrijden met behulp van materialen die door het lichaam of in een laboratorium zijn gemaakt om de werking van het immuunsysteem te verbeteren, aan te pakken of te herstellen.
Het immunotherapie-medicijn Keyruda (pembrolizumab) is goedgekeurd om sommige baarmoederkankertumoren te behandelen. Het wordt soms gebruikt in combinatie met Levinma (lenvatinib), een geneesmiddel voor gerichte therapie.
Immunotherapie wordt meestal gebruikt voor gevorderde baarmoederkanker of wanneer andere behandelingen niet effectief zijn geweest.
Bijwerkingen variëren afhankelijk van het type behandeling en kunnen huidreacties, griepachtige symptomen, diarree en gewichtsveranderingen omvatten. Lenvima kan hoge bloeddruk veroorzaken.
Palliatieve zorg
Palliatieve zorg richt zich op de fysieke, sociale en emotionele effecten van kanker. Het doel is om symptoomondersteuning en niet-medische ondersteuning te bieden aan patiënten en hun naasten. Het kan op elk moment tijdens de behandeling beginnen en kan grotere voordelen hebben wanneer het wordt gestart direct na de diagnose van kanker. Palliatieve zorg gaat gepaard met minder ernstige symptomen, een betere kwaliteit van leven en een grotere tevredenheid over de behandeling.
Prognose
Wat is een prognose?
Prognose is een voorspelling of schatting van de kans op herstel of overleving van een ziekte.
Overlevingsschattingen zijn gebaseerd op de Surveillance, Epidemiology, and End Results (SEER) -database, die kanker classificeert op basis van hoeveel of weinig kanker zich door het lichaam heeft verspreid.
Dit is natuurlijk een schatting: sommige mensen leven veel langer dan geschat.
Omgaan
Het onder ogen zien van een behandeling voor baarmoederkanker kan overweldigend zijn. Het kan helpen om uw behoeften op te splitsen in kleinere categorieën die gemakkelijker aan te pakken zijn.
- Ondersteuning: Roep de hulp in van vrienden en familie. Dierbaren willen vaak helpen, maar weten niet waar ze moeten beginnen. Ze geven vaak een deken: "Laat het me weten als je iets nodig hebt." Vertel hen specifiek wat je nodig hebt, of het nu gaat om ritten naar afspraken, bereide maaltijden of een geruststellende schouder.
- Steungroepen: vrienden en familie zijn geweldig voor ondersteuning, maar soms kan praten met iemand die weet wat je doormaakt een groot verschil maken. Steungroepen voor kanker kunnen een goede plek zijn om mensen te vinden met wie u zich kunt identificeren. Je kunt ze vinden via bronnen zoals Cancer Support Community, Gynecologic Cancer Patients Support Group en Foundation For Women's Cancer.
- Omgaan met bijwerkingen: Bijwerkingen zoals misselijkheid, pijn, vaginale droogheid, gebrek aan eetlust en andere kunnen worden behandeld met medicijnen die zijn voorgeschreven door uw arts. Praktische maatregelen, zoals het dragen van losse, comfortabele kleding tijdens uw bestralingsbehandelingen, kunnen ook een grote bijdrage leveren aan het beheersen van uw comfortniveaus.
- Seksualiteit: het is normaal dat u zich zorgen maakt over hoe kanker en kankerbehandeling uw seksleven kunnen beïnvloeden. Welke seksuele activiteiten veilig zijn, kunt u het beste beslissen onder begeleiding van uw zorgverlener. U kunt uw leverancier vragen stellen over veiligheid, medicatie, comfort of iets anders waar u aan denkt.
- Stressvermindering: Omgaan met kanker is stressvol voor u en uw dierbaren. Enkele manieren om stress te verminderen zijn onder meer gezond eten, lichaamsbeweging, bemiddeling, ondersteuning zoeken, toegang krijgen tot sociale diensten en activiteiten doen die u leuk en ontspannend vindt. Als de stress onbeheersbaar of opdringerig wordt, bespreek dan met uw zorgverlener hoe u geestelijke gezondheidsondersteuning kunt vinden, zoals counseling of medicatie.
- Financiële hulp: Financiële stress kan een onderdeel zijn van de behandeling van kanker. De Cancer Financial Assistance Coalition (CFAC) biedt financiële middelen voor mensen met kanker.
Een woord van Verywell
Het woord kanker is altijd angstaanjagend en de behandeling van kanker kan ontmoedigend zijn. Als u de diagnose baarmoederkanker heeft gekregen, raak dan niet in paniek. Stop, adem en onthoud dat er effectieve behandelingen beschikbaar zijn en dat remissie mogelijk is.
Een vroege diagnose betekent meestal betere resultaten. Ongeacht uw leeftijd, als u ongebruikelijke vaginale bloedingen of bekkenpijn opmerkt, negeer dit dan niet. Deze symptomen duiden mogelijk niet op kanker, maar ze moeten altijd serieus worden genomen en gecontroleerd door een zorgverlener.