FG Trade / E + / Getty Images
Momenteel zijn veel mensen geïnteresseerd in antilichamen - eiwitten die door het immuunsysteem worden aangemaakt als reactie op een infectie of vaccinatie. Antilichaamrespons is een van de belangrijkste tekenen dat een persoon eerder is geïnfecteerd (of gevaccineerd) voor een ziekte zoals COVID-19. En soms, maar niet altijd, zijn antilichamen een signaal dat een persoon wordt beschermd tegen toekomstige infectie.
Wat zijn antilichamen?
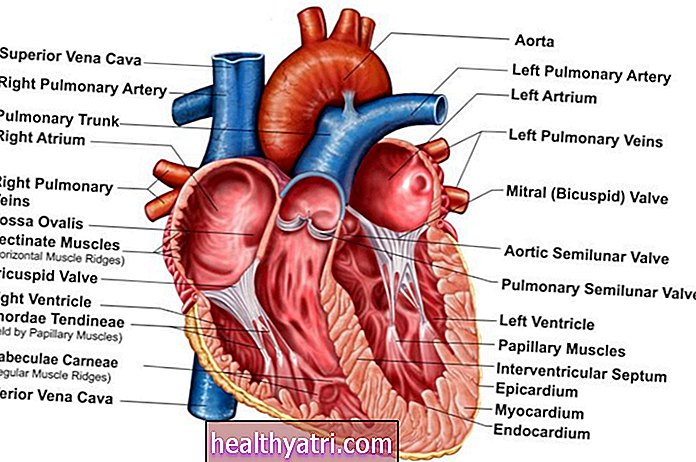
Antilichamen zijn eiwitten die aanwezig zijn op het oppervlak van belangrijke cellen van uw immuunsysteem, de zogenaamde B-cellen. B-cellen geven ook antistoffen af, mede met behulp van een ander type immuuncel, T-cellen.
Rol bij het overwinnen van initiële infecties
Antilichamen spelen een sleutelrol bij het bestrijden van bepaalde soorten infecties. Door een verscheidenheid aan verschillende mechanismen, in coördinatie met andere delen van uw immuunsysteem, kunnen sommige antilichamen inactiveren en ziekteverwekkers helpen elimineren. We denken dat dit ook het virus is dat COVID-19 (SARS-CoV-2) veroorzaakt. .
Het duurt echter even voordat dit werkt. Als uw immuunsysteem nog nooit met een bepaald virus te maken heeft gehad, heeft het geen antistoffen tegen het virus die klaar zijn voor gebruik. Antilichamen binden zich zeer nauwkeurig aan eenspecifieke plekop een bepaald virus. Het duurt dus even voordat je immuunsysteem erachter komt welk antilichaam precies zal werken om een virus (of ander type ziekteverwekker) te neutraliseren.
Dat is een van de redenen waarom het even duurt voordat u beter wordt nadat u bent geïnfecteerd met een nieuw virus. Afhankelijk van het specifieke type antilichaam kan het een paar weken duren voordat de juiste antilichamen in grote hoeveelheden worden geproduceerd.
Een specifiek type antilichaam dat IgM-antilichamen wordt genoemd, is meestal de eerste die wordt geproduceerd. Detectie van IgM-antilichamen kan soms worden gebruikt als een test voor een recente infectie. Een IgM-antilichaam tegen een specifiek eiwit wordt bijvoorbeeld vaak gebruikt om te controleren op recente infectie met het hepatitis B-virus.
Andere soorten antilichamen worden meestal iets later geproduceerd. Een bijzonder belangrijk type zijn IgG-antilichamen, die meestal een langere levensduur hebben dan IgM-antilichamen. Dit subtype van antilichamen is niet alleen van cruciaal belang voor het beheersen van de initiële ziekte, maar ook voor het voorkomen van toekomstige ziekten als u in de toekomst opnieuw wordt blootgesteld.
Rol bij het voorkomen van toekomstige infecties
Na een infectie blijven bepaalde T-cellen en B-cellen die het virus kunnen herkennen lang hangen. Als ze ooit opnieuw worden blootgesteld aan het virus (of een andere ziekteverwekker), herkennen deze speciale geheugencellen het snel en beginnen ze te reageren.
Dit helpt het immuunsysteem veel sneller effectief te zijn. Op deze manier word je niet ziek. Of, als u toch ziek wordt, krijgt u meestal slechts een zeer milde versie van een ziekte.
Als dit gebeurt, wordt er gezegd dat u een beschermende immuniteit tegen een ziekte heeft. Afhankelijk van de situatie kan de immuniteit maanden of jaren duren. U kunt ook een gedeeltelijke immuniteit hebben die u een zekere mate van bescherming biedt (en een voorsprong op het immuunsysteem als u opnieuw wordt blootgesteld en opnieuw geïnfecteerd), maar geen volledige bescherming.
Antilichamen in COVID-19
Vanwege deze sleutelrol bij zowel het behandelen van infecties als het voorkomen van ziekten, zijn wetenschappers zo geïnteresseerd in de rol van antilichamen in COVID-19.
Een van de behandelingen die aan sommige COVID-19-patiënten wordt gegeven als onderdeel van klinische onderzoeken, is het plasma dat wordt gedoneerd door mensen die hersteld zijn van de ziekte. Het idee is dat dat plasma antilichamen tegen het virus bevat die mensen kunnen helpen sneller te herstellen van een infectie.
Onderzoekers zijn ook hard aan het werk om geavanceerde synthetische antilichaamtherapieën te ontwikkelen die uiteindelijk een belangrijk onderdeel van de behandeling kunnen worden. Antilichaamproducten zijn al door de FDA goedgekeurd voor gebruik in noodgevallen en kunnen in het begin van het ziekteverloop bijzonder nuttig zijn.
Het bestuderen van de werking van antilichamen in COVID-19 is ook van cruciaal belang geweest voor het ontwikkelen van een succesvol vaccin. Kennis over antilichamen is belangrijk om te beoordelen hoe de immuniteit tegen COVID-19 - hetzij door infectie of door een vaccin - in de loop van de tijd kan afnemen. Hieruit zullen we leren wanneer mensen mogelijk boostervaccinaties nodig hebben om hun immuniteit te herstellen.
Hoewel antilichamen waarschijnlijk het belangrijkste middel zijn om immuniteit op te wekken bij COVID-19, zijn ze misschien niet het enige onderdeel van het immuunsysteem met een belangrijke rol. Bepaalde T-cellen spelen bijvoorbeeld een rol bij de beschermende immuniteit voor sommige infecties, dit zal na verloop van tijd duidelijker worden.
Neutraliserende versus niet-neutraliserende antilichamen
Een verwarrend ding is dat, hoewel antilichamen belangrijk zijn voor het elimineren en voorkomen van vele soorten infecties, niet alle antilichamen die het lichaam tegen een virus aanmaakt, effectief zijn.
Verschillende B-cellen in het lichaam zullen meerdere verschillende antilichamen produceren die zich aan verschillende plaatsen op het lichaam binden. Maar alleen binding aan enkele van deze sites zal het virus daadwerkelijk inactiveren. Om een vaccin te laten werken, moet het dit type producerenneutraliserenantilichamen.
Hoe zit het met antilichamen tegen natuurlijke infectie?
Wanneer u door een natuurlijke infectie antilichamen ontwikkelt, doorloopt uw immuunsysteem dit proces om het virus te identificeren en uiteindelijk effectieve antilichamen aan te maken. Uw B-cellen maken antilichamen aan tegen verschillende delen van het virus, waarvan sommige effectief zijn en andere niet. Deze helpen u het virus te elimineren en te herstellen.
Hopelijk helpen sommige van deze antilichamen u ook te beschermen tegen toekomstige infecties. Omdat het virus dat COVID-19 veroorzaakt zo nieuw is, is er nog veel dat we er niet van weten. Maar het lijkt erop dat een infectie met COVID-19 u een relatief hoge mate van bescherming biedt tegen herinfectie, althans op korte termijn.
Wereldwijd zijn zeer weinig gevallen van herinfectie met SARS-CoV-2 gedocumenteerd. Omdat het virus zo wijdverspreid is, zou je verwachten dat veel meer mensen het virus twee keer hebben opgelopen als geïnfecteerd raken niet op zijn minst enige bescherming zou bieden.
Studies hebben ook aangetoond dat mensen met symptomen van COVID-19 antilichamen lijken te produceren - effectieve, "neutraliserende" antilichamen (zoals beoordeeld in een laboratorium). Uit onze ervaring met andere virussen denken we dat dit betekent dat besmetting met COVID-19 waarschijnlijk leidt tot op zijn minst een bepaald niveau van bescherming tegen toekomstige infecties.
Bovendien suggereren studies bij dieren op zijn minst een zekere mate van beschermende immuniteit, waarvan ten minste een deel afkomstig is van antilichaambescherming.
Hoe lang kan natuurlijke immuniteit duren?
Hoe lang die immuniteit duurt, is een zeer belangrijke vraag. Verschillende soorten virussen verschillen in hoelang de beschermende immuniteit na infectie duurt.
Sommige virussen muteren vrij snel; als u wordt blootgesteld aan een nieuwe stam van het virus, werken uw eerdere antilichamen mogelijk niet. Immuniteit voor sommige soorten coronavirus kan van korte duur zijn, omdat mensen seizoen na seizoen verkoudheidsverschijnselen kunnen krijgen van bepaalde coronavirussen.
Maar coronavirussen muteren niet zo snel als virussen zoals griep, die griep veroorzaken. Dit zou kunnen betekenen dat beschermende immuniteit langer kan duren voor COVID-19 dan voor zoiets als griep.
Antistoffen tegen het nieuwe coronavirus lijken in de maanden na infectie wel af te nemen. Dat gebeurt echter voor alle infectieziekten. Het betekent niet noodzakelijk dat de immuunbescherming afneemt.
De B-cellen die actief het relevante antilichaam afgeven, kunnen hun productie in de maanden na een infectie verminderen. Maar geheugen-B-cellen kunnen jarenlang in de bloedbaan blijven circuleren bij andere soorten infecties. Vermoedelijk zouden deze B-cellen opnieuw kunnen beginnen met het afgeven van het relevante antilichaam als ze opnieuw aan het virus zouden worden blootgesteld.
Nadat ze een virus lange tijd hebben bestudeerd, kunnen wetenschappers bepaalde normen vaststellen om te bepalen of een persoon immuun is op basis van laboratoriumnormen die kunnen worden gecontroleerd met een bloedtest (bijvoorbeeld een bepaalde concentratie van een specifiek antilichaam). Voor COVID-19 is dit echter nog niet vastgesteld.
Omdat het virus zo nieuw is, zullen we moeten zien hoe het er in de loop van de tijd uitziet. Drie maanden na het ervaren van symptomen van COVID-19, vond één studie antilichamen bij de meerderheid van de mensen.
Op basis van informatie van verwante virussen schatten sommige wetenschappers dat de immuniteit tegen natuurlijke infectie één tot drie jaar kan duren. Maar het virus bestaat nog niet lang genoeg voor wetenschappers om dit volledig te beoordelen. Het kan ook een verschil maken of iemand een asymptomatische, milde of ernstige infectie heeft.
Hoe zit het met antilichamen tegen vaccinatie?
Vaccinatie is een manier voor uw lichaam om beschermende immuniteit op te bouwen zonder eerst ziek te worden. Verschillende soorten vaccins doen dit op verschillende manieren. Maar in alle gevallen wordt het immuunsysteem blootgesteld aan een of meer eiwitten van het virus (of een andere ziekteverwekker). Hierdoor kan uw immuunsysteem B-cellen maken die specifieke antilichamen maken die dat specifieke virus kunnen neutraliseren.
Het vaccinatieproces maakt de vorming van de geheugen-B-cellen mogelijk, net zoals bij natuurlijke infectie. Als u ooit aan het virus wordt blootgesteld, komen deze B-cellen meteen in actie en geven ze antilichamen af die zich op het virus kunnen richten. Ze deactiveren het virus voordat u ziek wordt. Of in sommige gevallen kunt u ziek worden, maar met een veel milder geval.
Dat komt omdat je immuunsysteem al een voorsprong heeft, een die het niet zou hebben gehad als je niet was gevaccineerd.
Er zijn veel overeenkomsten, maar soms ook enkele verschillen in het type antilichaam en immuunrespons dat u krijgt door vaccinatie in vergelijking met een natuurlijke infectie. Net als in reactie op een levend virus, komen IgM-type antilichamen meestal op de eerste plaats, gevolgd door IgG en enkele andere soorten antilichamen.
En net als bij een natuurlijke infectie, begint de beschermende immuniteit niet op het moment dat u wordt ingeënt. Het duurt een paar weken voordat uw immuunsysteem de antilichamen en groepen B-cellen heeft gevormd die het nodig heeft. Daarom krijgt u niet meteen volledige bescherming tegen een vaccinatie.
De antilichamen die u vormt door u te laten vaccineren, zijn voor het grootste deel dezelfde soort antilichamen die u zou krijgen van een natuurlijke infectie. Een verschil is dat bepaalde soorten vaccins alleen het immuunsysteem laten zieneen deelvan het relevante virus. Daarom vormt het immuunsysteem niet zoveel verschillende soorten antilichamen als tijdens een natuurlijke infectie.
Dit betekent echter niet dat de gevormde antilichamen minder effectief zijn dan die gevormd bij een natuurlijke infectie. Om een vaccin te maken, selecteren onderzoekers heel zorgvuldig een specifiek deel van het virus waarvan is aangetoond in preklinische studies om een antilichaamreactie op gang te brengen die het virus effectief neutraliseert. iemand die van nature is geïnfecteerd, kan ook aanvullende antilichamen hebben (waarvan er vele mogelijk niet effectief zijn).
Soms kunnen onderzoekers dit inzicht gebruiken om diagnostische beslissingen te nemen. Verschillen in bepaalde antilichamen kunnen bijvoorbeeld soms worden gebruikt om te bepalen of een persoon een actieve of chronische infectie met hepatitis B heeft of dat hij of zij met succes is gevaccineerd. Mensen die de antilichamen door een natuurlijke infectie hebben gekregen, hebben een specifiek antilichaam dat niet wordt aangetroffen bij mensen die zijn gevaccineerd (een die niet belangrijk is voor het ontwikkelen van immuniteit).
De meeste vaccins die voor COVID-19 worden ontwikkeld, tonen alleen het immuunsysteemgedeelte van het virus, een eiwit dat is gekozen om een sterke immuunrespons op gang te brengen. (Dit omvat ook het Pfizer-mRNA-vaccin.) Iemand die van nature met het virus was geïnfecteerd, kan dus enkele aanvullende typen antilichamen hebben die niet worden aangetroffen bij iemand die met succes is gevaccineerd.
COVID-19-vaccins: blijf op de hoogte van de beschikbare vaccins, wie ze kan krijgen en hoe veilig ze zijn.
Beoordeling van verschillen in natuurlijke versus door vaccinatie geïnduceerde immuniteit
Een belangrijk onderwerp voor onderzoekers zijn in feite deze mogelijke verschillen in de beschermende immuunrespons (inclusief antilichamen) tussen mensen die van nature een infectie hebben opgelopen en mensen die een vaccin hebben gekregen.
Het is een heel complex onderwerp. Je kunt natuurlijke infectie niet zomaar vergelijken met vaccinatie, want niet elk vaccin heeft dezelfde eigenschappen en niet elk vaccin zal precies dezelfde immuunrespons opwekken.
In sommige gevallen kan een specifiek vaccin een niet zo effectieve antilichaamrespons geven als een natuurlijke infectie. Maar in andere gevallen kan het omgekeerde het geval zijn, vooral als een vaccin speciaal is ontworpen om een sterke reactie. We kunnen geen aannames doen zonder de specifieke gegevens op de lange termijn te bestuderen.
Potentiële risico's van antilichamen
We denken meestal na over de voordelen van antilichamen in termen van het elimineren van infecties en het bieden van beschermende immuniteit. In zeldzame gevallen kan binding van een antilichaam een infectie echter verergeren. Antistoffen kunnen bijvoorbeeld zo aan een virus binden dat het gemakkelijker cellen kan binnendringen.
Dit kan betekenen dat een persoon die opnieuw besmet is na een aanvankelijke milde infectie, dan een ernstigere ziekte kan hebben. Of, hettheoretischkan betekenen dat een persoon een slechtere reactie zou kunnen hebben op een mogelijke infectie met COVID-19 als hij of zij eerder tegen de ziekte is gevaccineerd.
Dit scenario wordt "antilichaamafhankelijke versterking" genoemd. Het is aangetroffen in virussen zoals dengue, waarin het de creatie van succesvolle vaccins bemoeilijkte. In sommige (maar niet alle) dierstudies is het ook waargenomen in een coronavirus dat nauw verwant is aan het virus dat COVID-19 veroorzaakt - het virus dat SARS veroorzaakt.
Omdat ze zich bewust waren van deze theoretische mogelijkheid, hebben onderzoekers heel goed gekeken of dit mogelijk is in COVID-19. Er zijn echter geen tekenen van antilichaamafhankelijke versterking gevonden in COVID-19.
Dit omvat preklinische onderzoeken en klinische onderzoeken waaraan nu meer dan 100.000 patiënten hebben deelgenomen. Dit was zeer geruststellend voor onderzoekers, maar zij zullen op deze mogelijkheid blijven toezien.
Dit omvat het Pfizer-mRNA-vaccin voor COVID-19, het enige vaccin vanaf half december 2020 dat is vrijgegeven onder een Emergency Use Authorization door de FDA. Onderzoekers zullen de effecten van dit vaccin en de andere in ontwikkeling blijven volgen. Na verloop van tijd zullen we meer gegevens krijgen die deze theoretische bezorgdheid hopelijk definitief zullen wegnemen.
We zullen ook blijven leren hoe de immuniteit en de antilichaamrespons in de loop van de tijd veranderen, zowel na natuurlijke infectie als na vaccinatie met verschillende soorten COVID-19-vaccins.






-for-migraines.jpg)

-chemotherapy.jpg)