Kanker, in al zijn vormen, kan mensen maar al te vaak volledig verrassen. Als dat het geval is, kan de ziekte zich in een laat stadium bevinden tegen de tijd dat mensen een diagnose krijgen, en tegen die tijd zijn de behandelingsopties beperkter. Een van de beste manieren om kanker in een vroeg stadium en in de meest behandelbare stadia te krijgen, is kankerscreening.
Screeningen worden uitgevoerd voordat een patiënt identificeerbare symptomen heeft. Ze helpen bij het opsporen van kleine onregelmatigheden of problemen die kankerachtig of soms zelfs precancereus zijn, en het is bewezen dat ze effectief zijn in het verminderen van het aantal sterfgevallen door sommige soorten kanker.
Er zijn veel soorten screenings beschikbaar, en die u in overweging moet nemen, kunnen variëren per leeftijd, geslacht en persoonlijke risicofactoren. Hieronder vindt u een uitsplitsing van de meest aanbevolen screenings voor iedereen en essentiële screenings voor zowel mannen als vrouwen specifiek.
Lordn / Getty-afbeeldingen
Vertoningen voor iedereen
Sommige kankerscreenings worden aanbevolen voor zowel mannen als vrouwen, met name tests of procedures die zijn ontworpen om vroege tekenen van kartel- of longkanker op te sporen.
Darmkanker
Sommige mensen moeten regelmatig worden gescreend op darmkanker vanaf of tussen de 45 en 50 jaar, inclusief degenen die geen persoonlijke of familiegeschiedenis hebben van colorectale kanker of kankersyndroom, bepaalde soorten poliepen, elke vorm van inflammatoire darmaandoening, of een persoonlijke geschiedenis van het ontvangen van buik- of bekkenstraling om andere kankers te behandelen.
Als u in een van deze categorieën valt, loopt u mogelijk een verhoogd of hoger risico op darmkanker en moet u mogelijk vóór de aanbevolen leeftijd met screening beginnen, specifieke soorten screeningen laten uitvoeren of vaker worden gescreend. Uw medische zorgverlener kan u helpen bepalen wat het beste voor u is.
Er moeten screenings worden gedaan voor mensen met een goede gezondheid tot en met de leeftijd van 75 jaar met tussenpozen die worden bepaald door het soort procedure dat wordt uitgevoerd. Afhankelijk van persoonlijke risicofactoren kunnen mensen van 75-85 jaar worden gescreend. Na 85 jaar hoeven mensen de procedure over het algemeen niet voort te zetten.
Uw arts kan u vertellen welk type screeningstest voor u het meest geschikt is. De meest uitgevoerde screeningen op darmkanker vallen over het algemeen in een van de twee categorieën: visuele of structurele onderzoeken van de dikke darm en het rectum (bijv. Colonoscopie) en tests op basis van ontlasting.
Visuele of structurele examens
Een colonoscopie is het meest voorkomende visuele onderzoek dat wordt uitgevoerd en moet eens in de tien jaar worden uitgevoerd. Een camera wordt in het rectum en de dikke darm (dikke darm) ingebracht om een arts te laten zien of er gezwellen of tekenen van kanker zijn.
Andere visuele onderzoeken zijn onder meer virtuele computertomografie (CT) -colonografie en een flexibele sigmoïdoscopie; beide procedures vereisen een herkeuring van vijf jaar.
Op ontlasting gebaseerde tests
Tests op basis van ontlasting kunnen controleren op verborgen bloed in de ontlasting van een persoon dat gezondheidsproblemen kan signaleren, evenals veranderingen in cellulair DNA die op kanker of precancereuze aandoeningen kunnen duiden. Deze minder invasieve procedures moeten jaarlijks worden uitgevoerd (of elke drie jaar voor de DNA-test).
Als een op ontlasting gebaseerde test onverwachte resultaten oplevert, is meestal een follow-up colonoscopie vereist om de oorzaak van het probleem te achterhalen.
Longkanker
Mannen of vrouwen van 55 jaar of ouder moeten met een zorgverlener praten over hun rookgeschiedenis en of screening op longkanker raadzaam is. Longkanker is gemakkelijker te behandelen als het in de vroegste stadia is.
U moet jaarlijks een longkankeronderzoek ondergaan als al het volgende op u van toepassing is:
- Een huidige of voormalige roker die in de afgelopen 15 jaar is gestopt
- Een zware roker (of was vroeger) - dat wil zeggen, je hebt een rookgeschiedenis van 20 pakjes jaar (d.w.z. minstens één pakje per dag gedurende 20 jaar, twee pakjes per dag gedurende 10 jaar, enzovoort)
- Leeftijd 50-80 jaar en heeft geen symptomen
Voorheen maakten deze screeningen gebruik van regelmatige röntgenfoto's van de borst, maar CT-scans met een lage dosis (LDCT) zijn nauwkeuriger en hebben de afgelopen jaren röntgenfoto's vervangen. Scans worden jaarlijks aanbevolen totdat de persoon 81 jaar oud wordt of 15 jaar of langer niet heeft gerookt, afhankelijk van wat zich het eerst voordoet.
Vertoningen voor mannen
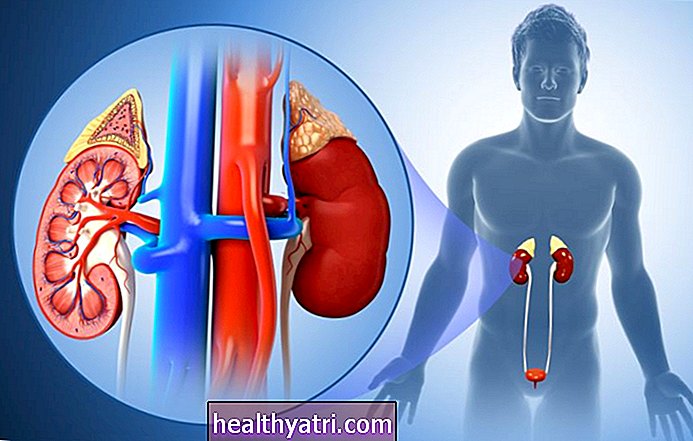
Mannen moeten met hun arts praten over welke kankerscreenings ze zouden moeten krijgen, inclusief tests om tekenen van prostaatkanker op te sporen.
Screeningen op prostaatkanker worden niet voor alle mannen aanbevolen. Mannen moeten echter met hun arts praten over de vraag of prostaatkankerscreening specifiek voor hen een goed idee is. Als uw zorgverlener screening aanbeveelt, zullen zij u waarschijnlijk aanraden om periodiek prostaatspecifiek antigeen (PSA) -tests te ondergaan.
PSA-test
Het controleren van het prostaatspecifieke antigeenniveau van een patiënt door middel van een PSA-test is de meest gebruikelijke manier om te controleren op mogelijke prostaatkanker. Naarmate het PSA-gehalte in het bloed stijgt, neemt ook de kans op het optreden van prostaatkanker toe, hoewel er geen specifieke PSA-drempel is die duidelijk de aanwezigheid van kankercellen aangeeft.
Een verscheidenheid aan factoren kan PSA beïnvloeden. Dit maakt het moeilijk om een moeilijke grens vast te stellen.
Vervolgonderzoeken
Als een test terugkomt met een ongebruikelijk PSA-resultaat, zijn waarschijnlijk andere onderzoeken nodig. Een daarvan is een digitaal rectaal onderzoek (DRE), waarbij een arts een vinger in het rectum steekt om handmatig te voelen of er hobbels of knobbels zijn die kanker kunnen zijn.
Een andere is een prostaatbiopsie, waarbij een stukje levend weefsel wordt verwijderd en voor analyse wordt verzonden. Een prostaatbiopsie is de waarschijnlijke volgende stap als de PSA- en / of DRE-resultaten abnormaal zijn. Uw arts kan u echter ook aanraden om met een uroloog te praten of een beeldvormende test van de prostaatklier te laten doen.
Screenings voor vrouwen
Screenings die vrouwen zouden moeten krijgen, omvatten het testen op vroege tekenen van baarmoederhalskanker en borstkanker.
Baarmoederhalskanker
Alle vrouwen van 25 tot 65 jaar die een baarmoederhals hebben, moeten worden gescreend op baarmoederhalskanker. De meeste soorten baarmoederhalskanker worden veroorzaakt door het humaan papillomavirus (of HPV).
Regelmatige screenings kunnen laesies identificeren die door HPV worden veroorzaakt voordat ze kanker worden (zodat ze kunnen worden verwijderd) en helpen bij het opsporen van andere soorten baarmoederhalskanker in vroege, beter behandelbare stadia. Het soort screening dat u zou moeten krijgen - en hoe vaak - hangt af van uw leeftijd en gezondheidsgeschiedenis.
Screeningtests om te controleren op baarmoederhalskanker zijn onder meer:
- Pap-test: deze procedure omvat het nemen van een monster van cervicale cellen en stuurt deze naar een laboratorium om te controleren op abnormale cellen. Als de resultaten van uw uitstrijkje negatief zijn, kunt u waarschijnlijk drie jaar wachten voordat u een nieuwe krijgt.
- HPV-test: dit wordt op dezelfde manier gedaan als een Pap-test, maar het monster van cervicale cellen zal worden getest op de aanwezigheid van HPV. Als uw resultaten weer normaal zijn, kunt u mogelijk vijf jaar wachten voor uw volgende screeningstest.
- Pap-test en HPV-test: u kunt tegelijkertijd een uitstrijkje en een HPV-test krijgen. Als beide tests duidelijk zijn, zal uw arts u waarschijnlijk vertellen dat u vijf jaar kunt wachten voordat u opnieuw op baarmoederhalskanker wordt gescreend.
Als tests abnormaal terugkomen, kunnen meer tests nodig zijn om de ernst van de veranderingen en de juiste behandelingsstappen te bepalen.
Sommige vrouwen moeten mogelijk meer of minder vaak worden gescreend. Vrouwen die bepaalde risicofactoren hebben, zoals een gecompromitteerd immuunsysteem, HIV hebben of eerder zijn behandeld voor precancereuze laesies of baarmoederhalskanker, moeten mogelijk vaker worden getest.
Evenzo is er enig bewijs dat screenings minder effectief zijn voor zwaarlijvige vrouwen, omdat ze moeilijk toegang hebben tot of visualiseren van de baarmoederhals. Vrouwen die een totale hysterectomie hebben ondergaan om redenen die geen verband houden met kanker, hebben geen screening nodig.
Borstkanker
Aanbevelingen voor borstkankerscreening kunnen sterk variëren en zijn sterk afhankelijk van leeftijd en persoonlijke risicofactoren. Over het algemeen moeten vrouwen echter met hun arts praten over hun risiconiveau op borstkanker en hoe zij de aanbevelingen voor borstkanker kunnen beïnvloeden. screening.
Vrouwen van wie wordt aangenomen dat ze een gemiddeld risico op borstkanker lopen, moeten hun arts beginnen te vragen naar jaarlijkse screenings die al op hun 40ste beginnen. Na de leeftijd van 55 kunnen vrouwen om de twee jaar overschakelen naar examens, of ze kunnen ervoor kiezen om door te gaan met jaarlijkse mammogrammen. .
U loopt een gemiddeld risico als u geen persoonlijke of sterke familiegeschiedenis van de ziekte heeft, geen genetische mutaties die een verhoogd risico veroorzaken, en als u vóór de leeftijd van 30 jaar geen bestralingstherapie hebt gehad.
Vrouwen met een hoog risico op borstkanker moeten veel eerder beginnen met jaarlijkse screening, meestal rond de leeftijd van 30. Deze vrouwen omvatten vrouwen met:
- Een familiegeschiedenis van borstkanker
- Een bekende BRCA1- of BRCA 2-genmutatie of een eerstegraads familielid met de mutatie
- Een geschiedenis van bestralingstherapie op de borst tussen de 10 en 30 jaar oud
- Een geschiedenis van specifieke syndromen die de kans op het ontwikkelen van bepaalde kankers vergroten
Screenings moeten worden voortgezet zolang een vrouw in goede gezondheid verkeert en een levensverwachting van meer dan 10 jaar heeft.
De meest voorkomende screeningtests voor borstkanker zijn regelmatige mammogrammen en klinische borstonderzoeken.
- Een mammogram is een röntgenfoto van de borst die tumoren kan detecteren die nog niet fysiek worden gevoeld of kleine calciumvlekjes (microcalcificaties genoemd) die soms op borstkanker kunnen duiden. Twee platen comprimeren het borstweefsel zodat de röntgenfoto's, die een lagere dosis hebben dan traditionele röntgenfoto's, een duidelijker, nauwkeuriger beeld kunnen krijgen.
- Borstonderzoeken, zowel klinisch als zelf toegediend, zijn een grondig onderzoek van borstweefsel op zoek naar knobbels, pijn of andere onverwachte veranderingen. Hoewel deze onderzoeken alleen geen kanker kunnen detecteren, kunt u, als u bekend bent met het uiterlijk en het gevoel van uw borstweefsel, nauwkeuriger detecteren wanneer zich een verandering voordoet.
Vrouwen met een verhoogd risico op borstkanker hebben naast een mammogram mogelijk ook een jaarlijkse magnetische resonantiebeeldvorming (MRI) van de borst nodig. De patiënt heeft contrastkleurstof in het bloed geïnjecteerd voor een maximaal contrastdetail in het borstweefsel, en er wordt een speciaal ontworpen MRI-machine gebruikt.
Als de resultaten van een mammogram abnormaal zijn, is een echografie vaak de volgende diagnostische stap.
Andere soorten kankerscreenings
Er zijn veel andere soorten kankerscreenings, waaronder eierstok-, pancreas-, testiculaire en schildklier. Screeningen voor dit soort kankers lijken de sterfgevallen als gevolg daarvan echter niet te verminderen. Bij screenings voor mondkanker, blaaskanker en huidkanker is onvoldoende bewijs gevonden om de voordelen en risico's af te wegen.
Een woord van Verywell
Als u niet zeker weet welke kankerscreeningen u nodig heeft, neem dan contact op met uw arts of een primaire zorgverlener. Ze kunnen u helpen uw persoonlijke risicofactoren beter te begrijpen en welke screeningen voor u nuttig kunnen zijn.