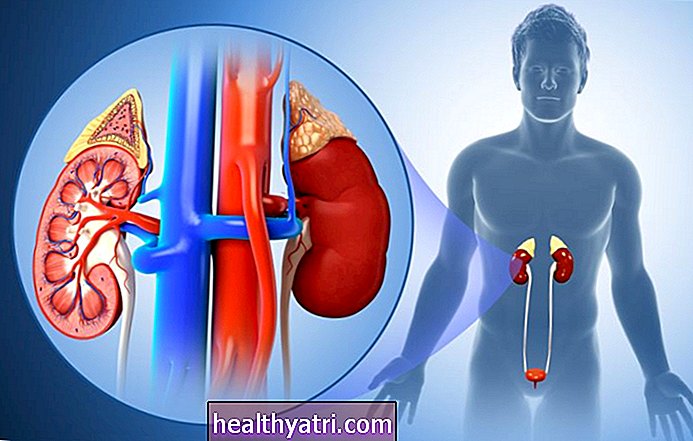
Peniskanker is een zeldzame vorm van kanker die zich ontwikkelt in de huid of weefsels van de penis. Het is nauw verbonden met het humaan papillomavirus (HPV) en kan vaak beginnen met een laesie op de voorhuid, het hoofd of de schacht van de penis die wratachtig wordt en bloed of stinkende vloeistof sijpelt. Chirurgie, bestraling en chemotherapie worden vaak gebruikt om peniskanker te behandelen.
Bij vroege diagnose en behandeling heeft peniskanker een overlevingskans van meer dan 80% na vijf jaar.
Thomas Barwick / Getty ImagesSoorten peniskanker
Ongeveer 95% van de kankers van de penis zijn plaveiselcelcarcinomen. Dit is het type dat zich vormt op het huidoppervlak en de bekleding van holle organen uit cellen die bekend staan als keratinocyten. Deze cellen scheiden keratine af, een vezelachtig eiwit dat de huid, het haar en de nagels vormt.
Minder vaak voorkomende vormen van peniskanker zijn basaalcelcarcinoom, melanoom, Merkelcelcarcinoom en kleincellig carcinoom.
Symptomen van peniskanker
Als het overheersende type peniskanker, manifesteert plaveiselcelcarcinoom van de penis zich op vrijwel dezelfde manier als op andere delen van de huid.
Vroege stadia
In het vroege precancereuze stadium, carcinoma in situ genoemd, kan peniskanker op drie verschillende manieren voorkomen:
- Ziekte van Bowen: Gekenmerkt door witte, schilferige plekken op de huid die niet wegwrijven (leukoplakie), meestal op de schacht van de penis
- Erythroplasie van Queyrat: aanhoudende roodheid, irritatie, korstvorming of schilfering, meestal op het hoofd van de penis (eikel) of voorhuid (voorhuid)
- Bowenoid papulosis: vergelijkbaar met de ziekte van Bowen maar met rode blaarachtige bultjes (papels)
Erytroplasie van Queyrat is de meest voorkomende manifestatie van peniscarcinoom in situ.
Latere stadia
Naarmate de maligniteit vordert, kan deze zich op verschillende manieren manifesteren. Er kan een opmerkelijke verdikking van de eikel of voorhuid optreden, vergezeld van de vorming van een ulceratieve laesie. Als alternatief kunnen de irritatie en papillaire groei op de schacht beginnen te zweren en naar buiten groeien als een wrat.
Na verloop van tijd kan de laesie zich lateraal over de huid verspreiden en grote delen van de eikel, voorhuid of schacht bedekken. Bloeden en het doorsijpelen van stinkende vloeistof komen vaak voor.
Naast laesies zullen mensen met peniskanker vaak dysurie (pijn of branderig gevoel bij het plassen) en zwelling van de inguinale lymfeklieren van de lies ervaren.
Oorzaken
Er zijn een aantal factoren die de kans op het ontwikkelen van peniskanker kunnen vergroten. Onder hen:
- Humaan papillomavirus (HPV): het virus, nauw verbonden met genitale wratten, baarmoederhalskanker en anale kanker, wordt verspreid door seksueel contact. HPV is verantwoordelijk voor 45% tot 85% van alle gevallen van peniskanker, voornamelijk met betrekking tot HPV-typen 6, 16 en 18.
- Hiv-co-infectie: het hebben van hiv en HPV verhoogt het risico op peniskanker met een factor acht.
- Penisontsteking: Ontsteking van de eikel en de binnenste voorhuid (balanitis) wordt geassocieerd met een 3,8-voudig verhoogd risico op peniskanker. Slechte hygiëne is een veelvoorkomende oorzaak, evenals allergische reacties op zeep en diabetes.
- Gebrek aan besnijdenis: het onvermogen om de voorhuid correct terug te trekken (phimosis) kan leiden tot een aanhoudende ontstekingsreactie en het risico op peniskanker met 25% verhogen van 60%.
- Het roken van sigaretten: zelfstandig roken verhoogt het risico op invasieve peniskanker met 450%. Aanhoudende ontsteking veroorzaakt door roken wordt verondersteld de oorzaak te zijn, waarvan het risico toeneemt met het aantal pakjaren dat u hebt gerookt.
- Oudere leeftijd: Peniskanker wordt zelden gezien bij mensen onder de 55.
Peniskanker wordt in Noord-Amerika en Europa als zeldzaam beschouwd en vertegenwoordigt minder dan 1% van alle kankers bij mannen. Elk jaar worden in de Verenigde Staten ongeveer 2.000 gevallen gediagnosticeerd, terwijl jaarlijks ongeveer 450 mensen sterven als gevolg van de maligniteit.
Diagnose
De diagnose van peniskanker begint meestal met een lichamelijk onderzoek en een beoordeling van uw medische geschiedenis en risicofactoren voor de ziekte. Omdat peniskanker zich doorgaans manifesteert met zichtbare laesies, is het opwerken eenvoudiger dan bij andere soorten kanker en begint het in het algemeen met het evalueren van weefselmonsters.
Biopsie
Als er een vermoeden van peniskanker is, zal uw arts een weefselbiopsie laten uitvoeren. Dit kan een ex betreffencisionele biopsiewaarbij de hele laesie wordt verwijderd of eencincisionele biopsiewaarbij slechts een deel van de laesie wordt verwijderd.
De procedure, uitgevoerd onder lokale anesthesie of met een verdovend middel, duurt slechts enkele minuten en wordt meestal uitgevoerd in een ziekenhuis of een poliklinisch chirurgisch centrum.
Naast de laesie kan de arts ook biopsie maken in de buurt van inguinale lymfeklieren om te zien of er kankercellen in zitten. Dit kan worden gedaan met minimaal invasieve fijne naaldaspiratie (FNA) of een operatie om een of meer lymfeklieren te verwijderen.Computertomografie (CT) -scans worden vaak gebruikt om de procedure te begeleiden en lymfeklieren in dieper weefsel te lokaliseren.
De monsters worden vervolgens naar het laboratorium gestuurd voor evaluatie onder de microscoop, meestal met behulp van immunokleuren om HPV-geassocieerde peniskanker te diagnosticeren en te classificeren.
Enscenering
Als kanker wordt bevestigd, zullen andere tests worden besteld om de omvang en ernst van de maligniteit te bepalen. Dit kan beeldvormende tests zoals echografie of magnetische resonantiebeeldvorming (MRI) omvatten om te zien of en hoe diep kanker weefsels in de penis en omliggende organen is binnengedrongen.
Deze tests zijn bedoeld om de ziekte te stadium te geven. Stadiëring is een systeem dat wordt gebruikt om vast te stellen hoe gevorderd de ziekte is, waarvan de bepaling helpt om het verloop van de behandeling te sturen en de waarschijnlijke uitkomst (prognose) te voorspellen.
Zoals bij veel andere vormen van kanker, wordt peniskanker geënsceneerd met behulp van het TNM-classificatiesysteem, dat naar drie specifieke factoren kijkt:
- T: De grootte en omvang van de belangrijkste (primaire) tumor
- N: het aantal nabijgelegen lymfeklieren dat kanker heeft
- M: Of kanker zich heeft verspreid (uitgezaaid) vanaf de primaire tumor of niet
Op basis van deze waarden (en andere factoren zoals de graad van de tumor) kan het lab de ziekte in kaart brengen op een schaal van 0 tot 4. Er zijn ook verschillende substappen die artsen helpen bij het kiezen van de meest geschikte behandelingsopties.
Behandeling
De behandeling van peniskanker wordt grotendeels bepaald door het stadium van de ziekte. Chirurgie blijft de belangrijkste vorm van behandeling en wordt, in tegenstelling tot andere vormen van kanker, vaak toegepast bij mensen met stadium 4 van de ziekte. In de fasen 1 tot 3 is remissie van kanker het primaire doel.
Chirurgie
Het doel van de operatie is om ervoor te zorgen dat alle aangetaste weefsels worden verwijderd, terwijl de gedeeltelijke of volledige amputatie van de penis (penectomie), indien mogelijk, wordt vermeden.
Op basis van de omvang van de tumor kan dit betrekking hebben op:
- Brede lokale recisie: dit omvat het verwijderen van de tumor met een marge van gezond omringend weefsel, vaak met behulp van wigresectie.
- Laserablatie en excisie: Lasers worden gebruikt om weefsel weg te branden (ablatie) en te verwijderen (excisie), meestal voor een kleinere stadium 1 tumor of carcinoom in situ.
- Microchirurgie: dit is een vorm van chirurgie die onder de microscoop wordt uitgevoerd om zoveel mogelijk gezond weefsel achter te laten.
- Gedeeltelijke penectomie: dit is de chirurgische verwijdering van de eikel en voorhuid.
- Besnijdenis: dit kan op zichzelf worden gebruikt als de maligniteit beperkt is tot de voorhuid of met een gedeeltelijke penectomie.
De grootte en locatie van de tumor bepalen de omvang van de operatie. De meeste experts raden aan om 5 millimeter omliggend gezond weefsel (de marge genoemd) te verwijderen, terwijl in sommige gevallen slechts 2 millimeter verwijderd kan worden.
De chirurgische verwijdering van nabijgelegen lymfeklieren (lymfadenectomie) kan ook worden uitgevoerd, maar niet altijd. Bij mensen met een tumor met een laag risico en niet-voelbare lymfeklieren, onderschrijven sommige experts een wacht-en-wacht-aanpak.
Straling en chemotherapie
Het gebruik van bestraling en chemotherapie is afhankelijk van het stadium van de ziekte.
Stralingstherapie kan soms worden gebruikt om stadium 1 en 2 tumoren te behandelen, vooral bij mensen die geen operatie kunnen weerstaan. In andere stadia kan bestraling vóór de operatie worden gebruikt om de grootte van de tumor te verkleinen (neoadjuvante bestraling) of daarna om eventuele resterende kankercellen te verwijderen (adjuvante bestraling).
Straling wordt ook gebruikt als een vorm van palliatieve zorg bij mensen met kanker in stadium 4 om de kanker onder controle te houden, symptomen te verminderen en de kwaliteit van leven te verbeteren.
Chemotherapie wordt meestal gebruikt als een vorm van neoadjuvante therapie bij mensen met stadium 3 peniskanker, alleen of in combinatie met bestraling. Het kan ook worden gebruikt als de kanker terugkeert in de lymfeklieren of een ver verwijderd deel van het lichaam.
Prognose
De penis is zeer goed te behandelen als de diagnose in de vroege stadia wordt gesteld. De prognose is gebaseerd op een maat die het totale overlevingspercentage wordt genoemd. Dit is het percentage van alle mensen die een bepaalde periode na hun diagnose hebben overleefd (doorgaans gemeten in stappen van vijf jaar) op basis van gegevens die zijn verzameld door het National Cancer Institute (NCI).
Een overlevingspercentage van vijf jaar van 60% betekent bijvoorbeeld dat 60% van de mensen met die ziekte heeft geleefdtenminstevijf jaar. Sommigen leven misschien veel langer.
De NCI categoriseert overlevingstijden in fasen. Maar in plaats van het TNM-systeem te gebruiken, beschrijft de NCI het overlevingspercentage op basis van de volgende brede classificaties:
- Gelokaliseerd: de tumor is niet uitgezaaid buiten de primaire tumor.
- Regionaal: weefsels in de buurt zijn aangetast.
- Op afstand: metastase is opgetreden.
Voor peniskanker is het totale overlevingspercentage na 5 jaar als volgt:
Het is belangrijk op te merken dat de overlevingskansen zijn gebaseerd op alle mensen met de ziekte, ongeacht leeftijd, type kanker of gezondheidsstatus. Als zodanig kan het overlevingspercentage voor sommige mensen veel beter zijn en voor anderen minder.
Preventie
Er zijn stappen die u kunt nemen om uw risico op peniskanker te verminderen door enkele van de risicofactoren die verband houden met de ziekte te verminderen. Waaronder:
- HPV-vaccinatie: HPV-vaccinatie wordt momenteel aanbevolen voor alle kinderen van 11 tot 12 jaar om het risico op HPV-geassocieerde kankers te verminderen. Het vaccin kan worden gegeven aan iedereen tot 26 jaar die niet voldoende is gevaccineerd. Hoewel het is goedgekeurd voor gebruik tot de leeftijd van 45 jaar, nemen de voordelen meestal af, aangezien de meesten tegen het midden van de twintig HPV hebben gekregen.
- Condooms: Het consequente gebruik van condooms tijdens seks vermindert het risico op HPV aanzienlijk.
- Verbeterde genitale hygiëne: regelmatig intrekken en reinigen van de voorhuid vermindert lokale ontstekingen en het risico op phimosis.
- Stoppen met sigaretten: stoppen met roken kan niet alleen uw risico op peniskanker verminderen, maar ook andere kanker en aandoeningen (zoals hypertensie en hartaandoeningen).
Omgaan
Omgaan met kanker van welke aard dan ook kan moeilijk zijn. Bij peniskanker hebben mensen vaak de extra angst voor misvorming en het verlies van seksuele functie - om nog maar te zwijgen van het mogelijke verlies van de penis zelf.
Als u wordt geconfronteerd met de diagnose van peniskanker, zijn er verschillende dingen die u kunt doen om uzelf emotioneel voor te bereiden:
- Voorlichting en belangenbehartiging: leer bij de diagnose zoveel mogelijk over de ziekte, zodat u actief kunt deelnemen aan behandelbeslissingen en weloverwogen keuzes kunt maken. Behalve dat je voor jezelf pleit, helpt het als iemand namens jou pleit, zodat je niet het gevoel hebt dat je ergens toe 'gedwongen' wordt.
- Ondersteuning opbouwen: accepteer de emoties die je voelt, maar laat ze niet opgekropt achter. Zoek steun bij vrienden of familieleden met wie u vrijuit en eerlijk kunt praten. Het helpt ook om een steungroep te zoeken, persoonlijk of online, met wie u hun ervaringen kunt delen en verwijzingen en advies kunt inwinnen.
- Counseling: Als u wordt geconfronteerd met een ingrijpende operatie of het verlies van een deel of uw hele penis, wees dan proactief en werk samen met een therapeut of counselor die u kan helpen om te begrijpen wat u te wachten staat. Counseling voor koppels kan ook helpen.
- Seks na een operatie: het is belangrijk om te onthouden dat een gezond seksleven niet alleen afhankelijk is van een penis. Praat met je partner (en werk indien nodig samen met een sekstherapeut) om andere manieren te ontdekken om van seks te genieten, waaronder orale seks, rollenspellen, fantasie en seksspeeltjes.
Een woord van Verywell
Peniskanker kan zo beangstigend zijn dat sommige mensen de vroege tekenen negeren en pas een behandeling zoeken als de symptomen duidelijker worden. Niet doen.
Als de diagnose en behandeling vroegtijdig worden gesteld, heeft een persoon met peniskanker niet alleen een grotere kans op remissie op de lange termijn - mogelijk nooit meer kanker zien - terwijl de hoeveelheid schade die een uitgebreide operatie kan aanrichten, wordt beperkt.
Als een ingrijpende operatie nodig is, aarzel dan niet om een second opinion te vragen, al was het maar om u gerust te stellen dat dit de meest geschikte manier van handelen is.
Als u een verwijzing nodig heeft naar een oncoloog die gespecialiseerd is in kanker van de geslachtsorganen, neem dan contact op met uw arts of een uroloog, of bel de American Cancer Society op 1-800-227-2345 om in contact te komen met een plaatselijke afdeling bij u in de buurt.
-uses-actions-and-side-effects.jpg)